HƯỚNG DẪN LÂM SÀNG VỀ SỬ DỤNG BUPRENORPHINE TRONG ĐIỀU TRỊ NGHIỆN CHẤT DẠNG THUỐC PHIỆN
CHƯƠNG 5 - QUẦN THỂ CÓ NHU CẦU CHĂM SÓC ĐẶC BIỆT
Trong chương này…
Bệnh nhân mắc bệnh đồng diễn, phụ nữ mang thai và trẻ sơ sinh, vị thành niên/thanh niên, người cao tuổi, bệnh nhân có những rối loạn về tâm thần, lạm dụng nhiều chất gây nghiện, bệnh nhân điều trị giảm đau, bệnh nhân vừa ra khỏi môi trường có kiểm soát, cán bộ y tế nghiện các CDTP
Tổng quan
Cần quan tâm tới nhóm có hoàn cảnh đặc biệt hoặc nhóm hiện có các bệnh đồng diễn hoặc có các vấn đề tâm lý xã hội trong quá trình đánh giá và điều trị nghiện CDTP bằng Buprenorphine. Nhóm bệnh nhân có hoàn cảnh hoặc tình trạng đặc biệt cần chú ý là nhóm có các bệnh đi kèm (ví dụ như AIDS, lao), rối loạn tâm thần hoặc rối loạn do sử dụng rượu hoặc các loại rất gây nghiện khác, phụ nữ mang thai, vị thành niên, người cao tuổi, bệnh nhân trong các trại cai nghiện, cải tạo và cán bộ y tế nghiện.
Do mỗi nhóm có nhu cầu riêng biệt, việc điều trị nghiện cho những bệnh nhân này cần thêm đào tạo hoặc chăm sóc và tư vấn đặc biệt. Trước khi điều trị nghiện cho những người này, bác sỹ nên cân nhắc liệu phòng khám có thể đáp ứng được nhu cầu của bệnh nhân hay cần phải chuyển bệnh nhân đến các chương trình điều trị đặc thù hoặc chuyên gia cai nghiện.
Bệnh nhân có các bệnh đồng diễn
Bệnh nhân điều trị nghiện CDTP thường có các bệnh khác đi kèm. Những bệnh này thường là hậu quả của các hành vi nguy cơ cao như tiêm chích (tiêm tĩnh mạch, tiêm bắp, tiêm dưới da) hoặc do tác dụng gây độc trực tiếp của các thành phần hoạt động và không hoạt động của các loại ma túy.
Tỷ lệ mắc bệnh truyền nhiễm (ví dụ như HIV/AIDS, viêm gan B và C, lao, nhiễm trùng da và mô mềm, giang mai và các bệnh lây truyền qua đường tình dục khác) trong nhóm bệnh nhân này đang gia tăng và cần được sàng lọc, như đã đề cập trong Chương 3. Một số bệnh đồng diễn khác (ví dụ như động kinh, hở van tim thứ phát do viêm nội tâm mạc, tăng áp lực phổi thứ phát do u hạt talc, phù bạch huyết, giả phình mạch ở cổ và bẹn do viêm tắc tĩnh mạch, suy thận thứ phát do tác dụng của heroin) cũng thường gặp trong nhóm bệnh nhân này và có thể cần có sự chăm sóc đặc biệt. Bệnh nhân có tiền sử viêm nội tâm mạc cần điều trị dự phòng kháng sinh trước khi thực hiện quy trình điều trị thông thường. Bệnh nhân có tiền sử viêm gan C có thể phải tiêm vaccine viêm gan A và B và có thể không được sử dụng các thuốc gây độc cho gan.
Một nghiên cứu hồi cứu cho thấy men gan tăng cao rõ rệt đối với bệnh nhân điều trị Buprenorphine có tiền sử viêm gan, do đó cần phải theo dõi chức năng gan thường xuyên trong quá trình điều trị bằng Buprenorphine (Petry và cộng sự, 2000). Thảo luận chi tiết về các bệnh đi kèm với người nghiện không nằm trong phạm vi của chương này và đã được trình bày trong các tài liệu khác (Cherubin và Sapira, 1993; Stein, 1990).
Điều trị nghiện CDTP cho bệnh nhân có bệnh đồng diễn thường mang lại kết quả điều trị bệnh đồng diễn tốt hơn so với nếu không điều trị rối loạn do dùng chất gây nghiện. Moatti và cộng sự (2000) nhận thấy bệnh nhân điều trị Buprenorphine có xu hướng tuân thủ điều trị liệu pháp kháng vi rút HIV hoạt lực cao (HAART) hơn những bệnh nhân không được điều trị nghiện CDTP đồng thời.
Điều trị bằng thuốc cho những bệnh đồng diễn có thể gặp phải tương tác thuốc nghiêm trọng với Buprenorphine do các thuốc có chung các đặc điểm dược động học. Mặc dù Carrieri và cộng sự (2000) không tìm thấy tác động bất lợi ngắn hạn của điều trị Buprenorphine lên tải lượng virus trong điều trị HAART, Buprenorphine được chuyển hóa bởi hệ thống enzyme cytochrome P450 3A4 tại gan và sẽ tương tác với các thuốc khác được chuyển hóa bởi cùng hệ thống. Một số thuốc ARV có thể chiếm giữ hệ thống cytochrome P450 3A4 và do đó ức chế chuyển hóa của Buprenorphine. Một số thuốc khác làm giảm hoạt động hệ thống cytochrome P450 3A4 như một số thuốc điều trị lao, thuốc chống co giật và thuốc kháng vi rút) có thể giảm nồng độ Buprenorphine trong huyết thanh dẫn tới Hội chứng cai hoặc giảm hiệu quả điều trị.
Do phần lớn các tương tác thuốc với Buprenorphine chưa được nghiên cứu một cách có hệ thống, bác sỹ cần giám sát tất cả các triệu chứng và dấu hiệu của tác dụng phụ, giảm tác dụng hoặc hội chứng cai CDTP khi bệnh nhân bắt đầu sử dụng bất kỳ loại thuốc mới nào. Liều điều trị Buprenorphine có thể cần phải điều chỉnh sau khi bắt đầu sử dụng một loại thuốc mới, ngay cả với bệnh nhân đã có liều điều trị ổn định.
Một khả năng khác cũng chưa được biết đến, đó là Buprenorphine có khả năng làm tăng hoặc giảm chuyển hóa của các thuốc dùng để điểu trị các bệnh đồng diễn. Thông báocho bệnh nhân về khả năng tương tác thuốc, đặc biệt tác dụng giảm đau hoặc triệu chứng cai đột ngột là hết sức quan trọng để tránh ảnh hưởng đến việc tuân thủ điều trị và/hoặc tái nghiện.
Tóm lại, cần phải sàng lọc và quản lý các bệnh đồng diễn thường gặp trong nhóm bệnh nhân điều trị nghiện bằng Buprenorphine và dự đoán các tương tác thuốc đã biết hoặc có thể xảy ra. Thông tin thêm về các tương tác thuốc với Buprenorphine được đề cập tại Chương 2.
Phụ nữ mang thai và trẻ sơ sinh
Tiếp tục sử dụng heroin trong khi mang thai với các nguy cơ nhiễm trùng, quá liều và hội chứng cai trong tử cung gây nguy hiểm đến tính mạng của cả mẹ và thai nhi. Tuy nhiên, hiện có rất ít nghiên cứu về sự an toàn và tác động của Buprenorphine lên phụ nữ có thai và thai nhi. Nếu bệnh nhân đang mang thai hoặc có thể có thai trong quá trình điều trị nghiện CDTP, bác sỹ cần cân nhắc liệu Buprenorphine có phải là lựa chọn điều trị phù hợp hay không. Bác sỹ nên cân nhắc tất cả các nguy cơ và lợi ích của điều trị Buprenorphine so với nguy cơ nếu bệnh nhân tiếp tục sử dụng các CDTP bất hợp pháp. Methadone hiện nay là thuốc tiêu chuẩn trong chăm sóc điều trị nghiện cho phụ nữ mang thai tại Hoa Kỳ.Methadone đã được chứng minh là an toàn và hiệu quả cho cả phụ nữ mang thai và trẻ sơ sinh.
Cục quản lý thuốc và thực phẩm (FDA) phân loại Buprenorphine là thuốc ở Nhóm C đối với phụ nữ mang thai. FDA với mục tiêu lâu dài là xác định độc tính của thuốc trên động vật góp phần đưa ra các thông tin lâm sàng có ý nghĩa cho phụ nữ có thai, xếp loại một thuốc trong Nhóm C đối với phụ nữ mang thai (1) nếu các nghiên cứu về sinh sản trên động vật cho thấy tác dụng có hại tới thai nhi, (2) nếu chưa có đầy đủ thông tin từ các nghiên cứu phù hợp và có đối chứng trên người, và (3) nếu hiệu quả của việc điều trị có thể chấp nhận được mặc dù vẫn còn các nguy cơ tiềm ẩn. Bên cạnh những cảnh báo của FDA về sử dụng Buprenorphine cho phụ nữ mang thai, bác sỹ cũng cần chú ý đến nguy cơ của các bệnh truyền nhiễm khác và những vấn đề liên quan đến lối sống (ví dụ như dinh dưỡng kém, thiếu chăm sóc thai sản) để đáp ứng nhu cầu của bệnh nhân này.
Tác dụng của Buprenorphine lên phụ nữ mang thai
Có rất ít kết quả nghiên cứu về dược động học của Buprenorphine lên phụ nữ mang thai và thai nhi (Johnson và cộng sự 2003a; Marquet và cộng sự 1997). Tương tự như vậy, rất ít thông tin về sử dụng Buprenorphine trên lâm sàng để điều trị cai nghiện CDTP cho phụ nữ mang thai. Y văn về lĩnh vực này chủ yếu là báo cáo trường hợp và những nghiên cứu tiến cứu nhỏ, không có nghiên cứu thử nghiệm lâm sàng có đối chứng. Trong các trường hợp được báo cáo từ Châu Âu và Châu Úc về sử dụng Buprenorphine cho phụ nữ mang thai, liều sử dụng dao động từ 0.4 – 24mg/ngày.
Trong những báo cáo hiếm hoi này, quá trình thai nghén diễn ra bình thường, tỉ lệ đẻ non hoặc các vấn đề khác thấp. Chỉ số xét nghiệm cận lâm sàng của bà mẹ trong các báo cáo này đều trong giới hạn bình thường; nếu không trong giới hạn bình thường thì cũng không khác biệt có ý nghĩa so với các chỉ số này trong thời gian mang thai hoặc do nguyên nhân khác không phải là thuốc.
Xem thêm tổng quan các nghiên cứu đã xuất bản liên quan đến điều trị nghiện bằng Buprenorphine ở phụ nữ mang thai trong bài của Johnson và cộng sự, 2003a.
Trẻ sinh ra từ bà mẹ điều trị nghiện bằng Buprenorphine
Methadone hiện là thuốc tiêu chuẩn trong chăm sóc điều trị nghiện CDTP cho phụ nữ mang thai tại Hoa Kỳ.
Buprenorphine và các chất chuyển hóa của Buprenorphine có nồng độ cao trong máu, nước tiểu và phân su của trẻ sơ sinh có bà mẹ đang điều trị Buprenorphine (Johnson và cộng sự 2003a; Marquet và cộng sự 1997), phải là nghiên cứu có hệ thống nhưng hội chứng cai ở trẻ sơ sinh (NAS) đã được báo cáo ở 191/309 trẻ và một nửa trong số đó cần được điều trị NAS.
Tuy nhiên việc đánh giá hội chứng cai của hơn 40% số trường hợp này bị nhiễu do các thuốc khác mà bà mẹ sử dụng. Nhìn chung, mặc dù không có thử nghiệm lâm sàng có đối chứng nào báo cáo, NAS có liên quan tới Buprenorphine được báo cáo nhẹ hơn so với hội chứng này ở bệnh nhân điều trị methadone.
Một nghiên cứu tiến cứu không làm mù (Fischer et al. 2000) tìm thấy triệu chứng của NAS trong số 7/15 trẻ sơ sinh có phơi nhiễm với Buprenorphine trong tử cung. Trong số 15 trẻ sơ sinh này, 3 có triệu chứng ở mức trung bình cần điều trị, ở mức nhẹ không cần điều trị và 8 không có triệu chứng. Một nghiên cứu tiến cứu không làm mù khác (Johnson và cộng sự 2003a) báo cáo NAS ở cả 3/3 trẻ phơi nhiễm với Buprenorphine tuy nhiên không cần điều trị.
Triệu chứng NAS do Buprenorphine thường xuất hiện trong vòng 2 ngày đầu sau sinh, đạt mức cao nhất trong ngày 3 - 4 và thường kéo dài 5 – 7 ngày. Chỉ một số rất ít trẻ bị hội chứng cai kéo dài từ 6 – 10 tuần.
Tương tự như điều trị NAS sau khi phơi nhiễm với methadone, rất nhiều các thuốc khác nhau (trong đó có chlorpromazine, phenobarbital, benzodiazepine, aregoric elixir, và morphine) đã được sử dụng trong điều trị NAS do Buprenorphine. Viện Hàn lâm Nhi khoa Hoa Kỳ khuyến cáo sử dụng cồn thuốc phiện (tincture of opium) để điều trị cho trẻ sơ sinh có hội chứng cai (Hội đồng Viện Hàn lâm Nhi khoa Hoa Kỳ 1998).
Nuôi con bằng sữa mẹ khi điều trị bằng Buprenorphine
Có rất ít dữ liệu về dược động học ở người cho rằng Buprenorphine truyền qua sữa mẹ theo tỉ lệ huyết tương – sữa xấp xỉ 1. Thêm vào đó, tác dụng sinh học của Buprenorphine qua đường uống kém nên trẻ bú sữa mẹ sẽ chỉ bị phơi nhiễm tương đương 1/5 – 1/10 tổng lượng Buprenorphine mà bà mẹ sử dụng.
Một tài liệu tổng hợp các báo cáo trên khoảng 40 – 50 bà mẹ điều trị bằng Buprenorphine và cho con bú sau khi sinh (Johnson và cộng sự 2003a; Lejeune và cộng sự 2001; Loustauneau và cộng sự 2002; Marquet và cộng sự 1997). Những báo cáo này chỉ ra Buprenorphine có trong sữa mẹ không gây ra hội chứng NAS. Thêm vào đó, không quan sát thấy các triệu chứng của NAS sau khi trẻ ngừng bú mẹ ở những bà mẹ điều trị bằng Buprenorphine (Loustauneau và cộng sự 2002).
Mặc dù thuốc Subutex® và Suboxone® ghi chú không khuyến khích phụ nữ cho con bú trong khi điều trị, nhưng các nghiên cứu vẫn thống nhất rằng tác động của thuốc điều trị là rất nhỏ và không chống chỉ định cho trẻ bú sữa mẹ. Tuy nhiên, do có rất ít tài liệu trong lĩnh vực này, các bác sĩ được tư vấn là sử dụng nhận định chuyên môn của mình để đưa ra những khuyến cáo.
Thuốc phối hợp Buprenorphine/ Naloxone cho phụ nữ mang thai
Hội đồng thẩm định nhận thấy có một vấn đề là liệu có nên sử dụng phối hợp thuốc Buprenorphine/ naloxone cho phụ nữ mang thai hay không. Naloxone được FDA phân loại là thuốc độc Nhóm B đối với phụ nữ mang thai. Cục quản lý thuốc và thực phẩm (FDA) xếp một loại thuốc vào phân loại nhóm B cho phụ nữ mang thai nếu (1) các nghiên cứu về sức khỏe sinh sản trên động vật thất bại trong việc chứng minh có nguy cơ đối với thai nhi và (2) chưa có nghiên cứu phù hợp và có đối chứng trên bệnh nhân là phụ nữ có thai. Mặc dù naloxone được xếp trong nhóm độc loại B dành cho phụ nữ mang thai nhưng vẫn cần thận trọng khi sử dụng với phụ nữ nghiện các CDTP do cả mẹ và thai nhi đều lệ thuộc vào nghiện CDTP do bà mẹ sử dụng, điều trị bằng Naloxone có thể gây ra hội chứng cai đột ngột cho cả hai.
Nếu điều trị bằng Buprenorphine là lựa chọn duy nhất đối với phụ nữ có thai và người phụ nữ đó hiểu vấn đề cũng như các nguy cơ thì nên điều trị đơn trị liệu bằng Buprenorphine để tránh nguy cơ thai nhi phơi nhiễm với Naloxone. Lưu ý rằng khi điều trị đơn trị liệu bằng Buprenorphine có nguy cơ lạm dụng thuốc, do vậy cần theo dõi thường xuyên bệnh nhân và lượng thuốc bệnh nhân sử dụng. Để phòng tránh lạm dụng thuốc và dùng thuốc không đúng mục đích khi điều trị đơn trị liệu bằng Buprenorphine, lượng thuốc phát để bệnh nhân mang về nhà và lượng thuốc kê đơn cần ít hơn so với điều trị với liệu pháp phối hợp Buprenorphine/ Naloxone.
Tóm tắt
Buprenorphine có thể là một lựa chọn điều trị có ích cho vị thành niên nghiện các CDTP.
Buprenorphine được FDA xếp loại thuộc Nhóm C dành cho phụ nữ mang thai. Cần có thêm các thử nghiệm lâm sàng có đối chứng về sử dụng Buprenorphine ở phụ nữ mang thai. Các bằng chứng hiện có chưa chỉ ra bất cứ tác dụng bất lợi nào của Buprenorphine.
Buprenorphine được ưa thích hơn methadone khi điều trị nghiện CDTP cho vị thành niên vì hội chứng cai buprenorphine tương đối dễ chịu lên phụ nữ mang thai hoặc trẻ sơ sinh nhưng đây là những bằng chứng từ nghiên cứu trường hợp, không phải nghiên cứu có đối chứng. Methadone hiện là phương pháp điều trị nghiện CDTP tiêu chuẩn cho phụ nữ mang thai tại Hoa Kỳ. Phụ nữ mang thai mong muốn điều trị nghiện nên được chuyển đến cơ sở chuyên khoa của chương trình điều trị duy trì bằng methadone. Nếu bệnh nhân từ chối những dịch vụ đặc thù này hoặc dịch vụ này không có sẵn tại cộng đồng, điều trị duy trì bằng đơn trị liệu Buprenorphine có thể được cân nhắc như một liệu pháp thay thế. Trong những trường hợp này, cần ghi rõ trong bệnh án là bệnh nhân từ chối điều trị bằng methadone, hoặc dịch vụ này không có sẵn, và bệnh nhân đã được thông tin đầy đủ về nguy cơ của việc sử dụng buprenorphine, một loại thuốc vẫn chưa được nghiên cứu đầy đủ trên phụ nữ có thai, và bệnh nhân hiểu rõ những nguy cơ này.
Do vị thành niên thường có tiền sử sử dụng các chất dạng thuốc phiện ngắn nên hãy thử cắt cơn bằng Buprenorphine sau đó không dùng thuốc hoặc điều trị bằng naltrexone trước khi điều trị duy trì. Điều trị bằng Naltrexone có thể là một điều trị hỗ trợ quan trọng sau khi cắt cơn.
Vị thành niên/thanh niên
Sử dụng Buprenorphine để điều trị nghiện các CDTP cho vị thành niên cũng chưa được nghiên cứu một cách có hệ thống. Tuy nhiên người ta cho rằng những bệnh nhân dưới 18 tuổi, thời gian nghiện ngắn có nguy cơ rất cao mắc các tai biến do nghiện (ví dụ như tử vong do quá liều, tự tử, HIV và các bệnh truyền nhiễm khác). Rất nhiều chuyên gia về điều trị nghiện các CDTP cho rằng buprenorphine là liệu pháp điều trị dành riêng cho những bệnh nhân vị thành niên và mới nghiện thời gian ngắn. Thêm vào đó, Buprenorphine có thể là lựa chọn phù hợp cho bệnh nhân vị thành niên có tiền sử lạm dụng và nghiện các CDTP và tái nghiện nhiều lần nhưng hiện không lệ thuộc CDTP.
Naltrexone không có nguy cơ lạm dụng và có thể dự phòng tái nghiện bằng cách khóa tác dụng của CDTP nếu bệnh nhân tái sử dụng CDTP. Naltrexone là thuốc hỗ trợ điều trị quan trọng đối với một số nhóm quần thể lạm dụng các CDTP, đặc biệt trong nhóm trẻ tuổi và nhóm mới nghiện. Naltrexone đặc biệt hiệu quả với bệnh nhân được hỗ trợ tốt, trong đó có một hoặc nhiều người tình nguyện giúp quan sát, giám sát hoặc kiểm soát việc sử dụng naltrexone hàng ngày. Với những vị thành niên tái nghiện sau khi cắt cơn, điều trị thay thế bằng Buprenorphine có thể là một lựa chọn thay thế phù hợp. Xem thêm Chương 4 về quy trình điều trị duy trì và cắt cơn bằng buprenorphine.
Điều trị cho bệnh nhân dưới 18 tuổi có thể phức tạp do những vấn đề về tâm lý xã hội, sự tham gia của thành viên trong gia đình và luật của tiểu Bang về thỏa thuận đồng ý và yêu cầu báo cáo từng vấn đề nhỏ. Tư vấn hỗ trợ và các dịch vụ xã hội rất quan trọng trong việc hợp tác hỗ trợ và tuân thủ điều trị.
Sự đồng thuận của cha mẹ
Sự đồng thuận của cha mẹ là một vấn đề quan trọng đối với bác sỹ điều trị cho vị thành niên nghiện CDTP. Thông thường, bệnh nhân trưởng thành có đủ “năng lực ra quyết định” thì họ có quyền quyết định các liệu pháp điều trị mà họ chấp nhận hoặc từ chối, thậm chí nếu việc từ chối có thể dẫn đến tử vong. Tuy nhiên với vị thành niên lại khác. Vị thành niên không có quyền hợp pháp tự quyết giống như người trưởng thành trừ khi họ được pháp luật cho phép. Quyền của vị thành niên được chấp nhận hoặc từ chối điều trị rất khác với người trưởng thành. Luật thay đổi theo từng tiểu bang phụ thuộc vào việc liệu vị thành niên có thể điều trị nghiện mà không cần sự đồng thuận của bố mẹ hay không. Một số tiểu bang cho phép và thông báo để cha mẹ cân nhắc đặc biệt đến một số khía cạnh như tuổi của trẻ vị thành niên, giai đoạn phát triển nhận thức, cảm xúc, xã hội cũng như vấn đề chi trả cho quá trình điều trị và nguyên tắc để “tự quyết”.
Hơn một nửa số tiểu bang cho phép bản thân vị thành niên dưới 18 tuổi chấp thuận điều trị rối loạn do sử dụng chất gây nghiện mà không cần sự đồng ý của bố mẹ. Tại các tiểu bang yêu cầu có sự đồng ý của bố mẹ mới được điều trị cho vị thành niên, việc điều trị chỉ tiến hành khi cha mẹ đồng ý. Tại một số tiểu bang yêu cầu thông báo cho cha mẹ, điều trị có thể tiến hành khi vị thành niên sẵn sàng tham gia vào chương trình trao đổi với bố mẹ. Tiền sử bị bỏ rơi hoặc lạm dụng có thể được phát hiện trong quá trình điều trị bệnh nhân vị thành niên và bác sỹ cần biết các yêu cầu báo cáo tại tiểu Bang mình. Yêu cầu bắt buộc báo cáo các trường hợp lạm dụng chất ở trẻ em đảm bảo tính bí mật trong điều trị các chất cai nghiện theo Điều 42, phần 2 của Luật các Quy định liên bang (42 C.F.R. Phần 2).
Một số khó khăn khác có thể xuất hiện khi vị thành niên yêu cầu điều trị nhưng từ chối không cho cha mẹ hoặc người giám hộ biết. Trừ một số ít các trường hợp ngoại lệ, luật của liên bang đảm bảo tính bí mật cho bệnh nhân không cho phép bác sỹ (hoặc người giám sát) trao đổi các thông tin về điều trị cai nghiện cho bên thứ ba, trong đó có cha mẹ, nếu không được sự đồng ý của cha mẹ.
Trường hợp ngoại lệ duy nhất cho phép “giám đốc chương trình” (ví dụ bác sỹ điều trị) thông báo “các thông tin đe dọa đến tính mạng hoặc sức khỏe của người đăng ký hoặc bất cứ cá nhân nào dưới sự bảo hộ của cha mẹ, người giám hộ hoặc người hợp pháp theo luật được quyết định thay trẻ vị thành niên”, khi bác sỹ điều trị trưởng tin rằng vị thành niên, do quá trẻ hoặc do điều kiện tâm lý, sinh lý, không đủ để ra quyết định phù hợp có hay không thông báo cho cha mẹ hoặc người giám hộ (42 C.F.R. Phần 2, Tiểu mục B, Phần 2.14d 2001). Giám đốc chương trình phải tin rằng tiết lộ thông tin cho cha mẹ hoặc người giám hộ là cần thiết để ứng phó với nguy cơ đe dọa cuộc sống hoặc sức khỏe thể chất của vị thành niên hoặc bất kỳ ai khác. Trong một số trường hợp, thông báo với các tổ chức bảo vệ trẻ em hoặc chính quyền là giải pháp thay thế có thể chấp nhận được, hoặc là một phần bắt buộc của việc xử trí, nếu bác sỹ tin rằng đã xảy ra việc bị bỏ rơi hoặc lạm dụng.
Cơ sở điều trị
Chương trình điều trị càng chuyên sâu bao nhiêu, nó càng có nguy cơ cao nếu nhận điều trị vị thành niên mà không có sự đồng thuận của cha mẹ. Các chương trình điều trị ngoại trú có thể có những lý lẽ tốt hơn cho việc chấp nhận điều trị cho vị thành niên mà không cần sự đồng ý của cha mẹ so với các chương trình điều trị ngoại trú chuyên sâu hoặc chương trình nội trú.
Tóm tắt
Buprenorphine có thể là một lựa chọn có ích trong điều trị cho vị thành niên có vấn đề về nghiện các CDTP. Tuy nhiên, việc điều trị nghiện cho vị thành niên phức tạp do có nhiều vấn đề về thuốc, luật pháp và đạo đức. Bác sỹ định tiến hành điều trị cho vị thành niên cần có hiểu biết thấu đáo luật pháp của tiểu bang về việc đồng ý của cha mẹ. Bác sỹ không có chuyên môn trong điều trị nghiện hoặc điều trị thuốc cho vị thành niên cần cân nhắc việc tư vấn hoặc giới thiệu cha mẹ vị thành niên nghiện đến các chuyên gia. Hơn nữa, các cơ quan bảo vệ trẻ em có thể là nguồn lực quan trọng để đưa ra quyết định điều trị phù hợp cho vị thành niên.
Người cao tuổi
Có rất ít thông tin về sử dụng Buprenorphine ở bệnh nhân cao tuổi. Do tốc độ chuyển hóa và hấp thụ ở người già khác so với người trẻ nên cần quan tâm đến việc sử dụng buprenorphine của từng người bệnh là người cao tuổi. Cần đặc biệt cẩn trọng trong khởi liều Buprenorphine do khác biệt về cấu trúc cơ thể và khả năng tương tác thuốc.
Bệnh nhân có những rối loạn về tâm thần
Cần phải đánh giá để xác định các triệu chứng tâm thần hiện có là do các rối loạn tâm thần nguyên phát hay do hậu quả của sử dụng các nghiện chất.
Mối liên quan giữa bệnh tâm thần và nghiện các chất dạng thuốc phiện đã được chứng minh. Các triệu chứng tâm thần và rối loạn tâm thần có thể do sử dụng thuốc, độc lập hoặc tương tác. Sử dụng và lạm dụng CDTP có thể tác động tương tự, làm trầm trọng thêm hoặc làm xuất hiện sớm các triệu chứng và rối loạn tâm thần. Đa số các chất gây nghiện khi bị lạm dụng đều gây ra các triệu chứng tâm thần từ trung bình cho đến nặng, và có sự kết hợp phức tạp giữa sử dụng chất và tình trạng tâm thần.
Nghiên cứu về tỷ lệ rối loạn tâm thần trong 716 bệnh nhân nghiện điều trị bằng methadone (Brooner et al. 1997) cho thấy tỉ lệ mắc rối loạn tâm thần trong suốt cuộc đời là 47% và tại thời điểm hiện tại là 39%. Đáng lưu ý những bệnh nhân này đã ổn định điều trị trong vòng 1 tháng trước khi đánh giá tâm thần. Nghiên cứu khác trước đó cũng báo cáo tỉ lệ trầm cảm, rối loạn nhân cách chống xã hội, tâm thần phân liệt hoặc các đặc điểm giống tâm thần phân liệt, biểu hiện hung cảm hoặc nghiện rượu cao trong nhóm nghiện các CDTP. Ví dụ như nghiên cứu 533 bệnh nhân nghiện các CDTP điều trị nghiện chất, Rounsaville và cộng sự (1982) nhận thấy 86,9% đủ tiêu chuẩn chẩn đoán rối loạn tâm thần (bao gồm rối loạn nhân cách) trong suốt cuộc đời và 70,3% tại thời điểm điều tra. Tuy nhiên cần lưu ý rằng mặc dù tỉ lệ rối loạn trầm cảm, nghiện rượu, rối loạn nhân cách chống lại xã hội, rối loạn cảm xúc, rối loạn lo âu trong nhóm này cao hơn trong nhóm dân số bình thường nhưng tỉ lệ tâm thần phân liệt và điên thì không có sự khác biệt.
Mặc dù yếu tố căn nguyên của các rối loạn tâm thần do nghiện các CDTP chưa được nghiên cứu đầy đủ nhưng cần phải điều trị cùng lúc để điều trị một cách hiệu quả. Chính vì thế tình trạng rối loạn tâm thần đồng diễn (có hay không và mức độ) cần phải được đánh giá trước, trong khi khởi liều buprenorphine và cần xác định bệnh nhân có cần được chuyển đến dịch vụ chăm sóc sức khỏe hành vi đặc biệt hay không.
Các rối loạn tâm thần nếu không được điều trị hoặc điều trị không thích hợp sẽ ảnh hưởng tới hiệu quả của quá trình điều trị nghiện. Sử dụng nhiều loại chất gây nghiện và các vấn đề tâm thần đều có tác động xấu đến kết quả điều trị trừ khi được phát hiện và điều trị thích hợp. Ví dụ bệnh nhân bị trầm cảm nặng hoặc rối loạn khí sắc có xu hướng sử dụng ma túy nhiều hơn những người không bị trầm cảm trong thời gian điều trị.
Cần phải đánh giá để xác định các tri u chứng tâm thần hiện có là do rối loạn tâm thần nguyên phát hay do hậu quả của sử dụng các CDTP. Rối loạn tâm thần nguyên phát có thể cải thiện nhưng không giảm đi nếu không điều trị hoặc cần điều trị duy trì riêng những rối loạn này. Rối loạn tâm thần thường gặp nhất ở bệnh nhân nghiện các CDTP là rối loạn do lạm dụng các chất gây nghiện khác, rối loạn trầm cảm, rối loạn trầm cảm sau sang chấn, rối loạn tâm trí do sử dụng các chất gây nghiện và các rối loạn nhân cách chống lại xã hội.
Có rối loạn tâm thần không phải là tiêu chí để không cho phép bệnh nhân tham gia điều trị nghiện CDTP. Chẩn đoán các rối loạn tâm thần là yêu cầu vô cùng quan trọng để chỉ định các dịch vụ điều trị phù hợp. Trong lần thăm khám đầu tiên, cần phải đánh giá liệu bệnh nhân có ý định tự tử hoặc giết người hay không, các dấu hiệu hoặc triệu chứng rối loạn tâm thần cấp tính, và những vấn đề tâm thần cấp tính hoặc mạn tính khác khiến bệnh nhân không ổn định. Việc bắt đầu điều trị trầm cảm đồng thời với điều trị nghiện các CDTP có thể được cân nhắc trên những bệnh nhân có dấu hiệu hoặc triệu chứng trầm cảm. Nếu có các hành vi buồn vui thất thường, cần xác định nguyên nhân là do tác dụng của các nghiện chất hay do rối loạn cảm xúc nguyên phát.
Khi các triệu chứng tâm thần biểu hiện nặng và không ổn định, bệnh nhân có thể phải nhập viện để bảo vệ sự an toàn cho chính mình và những người xung quanh. Không nên điều trị ngoại trú và kê đơn Buprenorphine cho bệnh nhân thường xuyên tìm cách tự tử. Tốt nhất, nên chuyển ngay những bệnh nhân này đến cơ sở điều trị thích hợp, có thể là bệnh viện tâm thần. Những người hiện không tìm cách tự tử nhưng tiền sử có ý định tự tử hoặc cố gắng tự tử việc cung cấp và sử dụng thuốc cần được giám sát chặt chẽ.
Những bệnh nhân ổn định về tâm thần có thể được tiếp nhận điều trị và duy trì sử dụng Buprenorphine, sau đó có thể đánh giá thêm về tình trạng tâm thần để xác định các vấn đề cần được điều trị. Bệnh nhân có biểu hiện trầm cảm khi đang trong giai đoạn điều trị duy trì bằng Buprenorphine cần được tiếp tục đánh giá và điều trị phù hợp.
Lạm dụng nhiều chất gây nghiện
Lạm dụng nhiều chất gây nghiện (đa nghiện) trong nhóm nghiện các CDTP là rất phổ biến. Mặc dù lạm dụng hoặc lệ thuộc vào nhiều chất gây nghiện có thể được xác định khi đánh giá bệnh nhân, bác sỹ cần tiếp tục lưu ý đến những biểu hiện này trong suốt quá trình điều trị.
Điều trị bằng thuốc Buprenorphine cho nghiện CDTP có thể không có hiệu quả đối với những người sử dụng các chất gây nghiện khác. Cần phải chuyển bệnh nhân đến cơ sở điều trị các chất gây nghiện khác khi được xác định. Hơn nữa, cần phải thận trọng khi điều trị bằng Buprenorphine cho bệnh nhân lạm dụng rượu và thuốc an thần/thuốc ngủ (đặc biệt là benzodiazapines) do khả năng tương tác thuốc nghiêm trọng (Xem thêm chương 2 về tương tác thuốc)
Bệnh nhân cần điều trị đau
Bệnh nhân điều trị giảm đau trở thành lệ thuộc vào CDTP
Bệnh nhân có nhu cầu điều trị giảm đau, không có nhu cầu điều trị nghiện nên được điều trị tại một cơ sở nội hoặc ngoại khoa. Không nên chuyển những bệnh nhân này đến chương trình điều trị nghiện các CDTP chỉ vì họ được kê đơn CDTP và đã trở lên lệ thuộc về mặt cơ thể vào các thuốc CDTP đang điều trị.
Rất khó để phân biệt giữa nhu cầu thực tế cần sử dụng các CDTP để giảm đau hay sử dụng để tìm cảm giác phê. Điều này rất đúng đối với những bệnh nhân trở nên lệ thuộc vào các CDTP trong quá trình điều trị nếu khi triệu chứng đau chưa được điều trị đúng liều và không phù hợp.
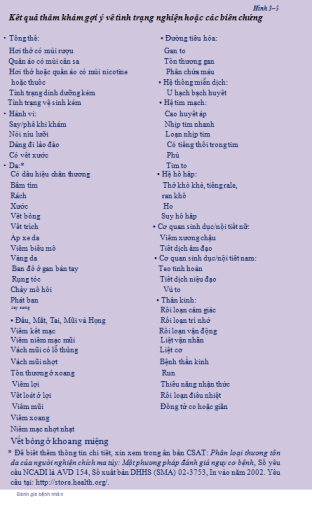
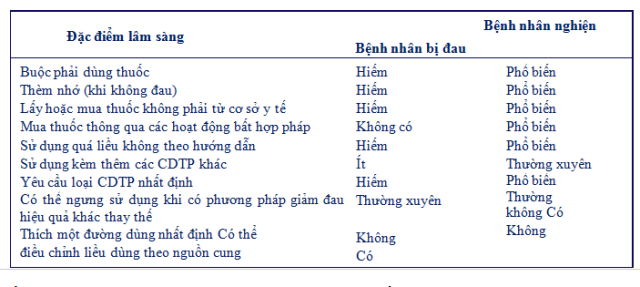
Hình 5–1 mô tả một số đặc điểm để phân biệt việc sử dụng CDTP ở những bệnh nhân không nghiện và sử dụng các CDTP để giảm đau so với việc sử dụng ở những bệnh nhân nghiện.
Bệnh nhân nghiện các CDTP và cần điều trị đau
Hành vi liên quan đến lạm dụng chất gây nghiện thường dẫn đến tình trạng đau cấp tính hoặc mạn tính. Những t này có tình trạng này có thể do chính tác dụng gây độc của thuốc, cũng có thể do tình trạng chấn thương hoặc nhiễm khuẩn. Bệnh nhân đang điều trị nghiện cũng có thể bị đau đớn do tình trạng bệnh tật hoặc chấn thương không liên quan đến việc sử dụng chất gây nghiện. Bác sỹ cần xử trí hiệu quả và phù hợp những tình trạng đau này. Các CDTP là một trong những lựa chọn hàng đầu để giảm đau nhưng thường không được kê cho bệnh nhân đang điều trị nghiện vì lo sợ sẽ “duy trì tình trạng nghiện” hoặc làm tái nghiện ở những bệnh nhân đang cai hoặc điều trị. Luật của tiểu Bang về kê đơn các CDTP cho những bệnh nhân đã biết là lạm dụng thuốc có thể khiến bác sỹ kê đơn bị buộc tội trừ khi hồ sơ bệnh án phân biệt rõ giữa điều trị nghiện và điều trị giảm đau.
Tiếp cận điều trị. Có rất ít các kinh nghiệm lâm sàng được ghi nhận về việc điều trị giảm đau cho bệnh nhân đang điều trị bằng Buprenorphine. Bệnh nhân điều trị Buprenorphine bị đau trước tiên nên được điều trị bằng các thuốc giảm đau không có nguồn gốc từ thuốc phiện. Mặc dù bản thân Buprenorphine cũng có tác dụng giảm đau nhưng với liều dùng một lần hàng ngày để cai nghiện thường không đủ để giảm đau hiệu quả. Thêm vào đó, giảm đau bằng Buprenorphine không phù hợp để điều trị triệu chứng đau cấp tính. Trong một nghiên cứu về sử dụng Buprenorphine để giảm đau cấp tính (Nikoda và cộng sự 1998), tác dụng giảm đau ở liều cao của buprenorphine tương đương với morphine nhưng thời điểm thuốc bắt đầu có tác dụng không phù hợp để điều trị các trường hợp khẩn cấp.
Nếu triệu chứng đau trên bệnh nhân đang được điều trị Buprenorphine không thuyên giảm bằng các thuốc giảm đau không có chứa CDTP, họ cần được giảm đau bằng các thuốc thông thường, trong đó có các thuốc giảm đau chứa CDTP tác dụng ngắn.
Nên dừng Buprenorphine trong khi b nh nhân đang dùng thuốc giảm đau có chứa CDTP. Cần lưu ý rằng, rất khó có thể giảm đau hiệu quả với CDTP tác dụng ngắn cho những bệnh nhân đang duy trì bằng buprenorphine cho đến khi Buprenorphine hoàn toàn được thải ra khỏi cơ thể, và các thuốc giảm đau CDTP tác dụng ngắn cần được kê ở liều cao hơn. Không nên kết hợp các loại thuốc giảm đau CDTP để tránh nguy cơ nhiễm độc acetaminophen hoặc salycilate khi thuốc đang được sử dụng ở liều đủ để kiểm soát cơn đau ở bệnh nhân đang điều trị duy trì bằng buprenorphine. Nên giảm liều giảm đau khi buprenorphine được đào thải khỏi cơ thể.
… rất khó có thể giảm đau bằng các CDTP tác dụng ngắn cho bệnh nhân đang duy trì bằng buprenorphine…
Khi bắt đầu điều trị Buprenorphine trở lại, bác sỹ nên xem lại Chương 4 về quy trình khởi liều. Để tránh hội chứng cai đột ngột, không nên bắt đầu điều trị Buprenorphine cho đến khi liều thuốc giảm đau CDTP cuối cùng được đào thải, phụ thuộc vào thời gian bán thải của thuốc.
Bệnh nhân đang sử dụng thuốc giảm đau CDTP để điều trị đau mãn tính nặng không nên điều trị Buprenorphine do tác động trần của hiệu quả giảm đau của Buprenorphine. Điều này cũng đúng với các bệnh nhân mắc bệnh nan y. Đối với các bệnh nhân đang điều trị duy trì bằng Buprenorphine và cần điều trị giảm đau bằng các CDTP cho đến cuối đời thì nên ngừng sử dụng Buprenorphine, trừ khi Buprenorphine đủ để giảm đau cho bệnh nhân hoặc bệnh nhân mong muốn sử dụng Buprenorphine vì các lý do khác.
Đối với các bệnh nhân nghiện các CDTP và bị đau nặng mạn tính, sử dụng methadone nhiều lần trong ngày hoặc các thuốc đồng vận hoàn toàn có tác dụng kéo dài sử dụng liên tục (nhiều hơn chỉ định) có thể là giải pháp thay thế tốt nhất trong điều trị. Loại điều trị này thường được tiến hành kết hợp với cơ sở điều trị nghiện CDTP chuyên sâu (OTP). Tuy nhiên nếu bác sỹ (1) không đủ năng lực để điều trị nguyên nhân gây đau và (2) ghi chép một cách thận trọng mục đích chính của sử dụng CDTP là để giảm đau thì có thể điều trị bệnh nhân đó tại phòng khám mà không cần chuyến gửi. Cho đến khi bệnh nhân vẫn tuân thủ điều trị và không lạm dụng thuốc giảm đau và các chất gây nghiện khác thì không bắt buộc bệnh nhân phải được điều trị trong OTP hoặc điều trị bằng buprenorphine đối với các rối loạn do nghiện chất có từ trước hoặc hiện đang mắc phải. Tuy nhiên Cơ quan kiểm soát ma túy (DEA) không ủng hộ việc sử dụng này như một nguyên tắc điều trị “đau của hội chứng cai” hoặc các tình trạng đau giả hoặc lấy lí do bệnh tật để biện minh cho việc điều trị duy trì CDTP trái phép.
Bệnh nhân sử dụng CDTP kéo dài để điều trị đau và những người có tiền sử lạm dụng hoặc nghiện có thể chuyển đến chương trình điều trị 12 bước hoặc các nhóm tự lực khác để giúp họ duy trì trạng thái hồi phục. Sàng lọc sử dụng ma túy ngẫu nhiên có thể giúp đảm bảo cho bác sỹ rằng cả bác sỹ và bệnh nhân vẫn đang trong giới hạn hợp pháp.
Do tất cả các điều trị bằng CDTP được quy định rất chặt chẽ, bác sỹ có ý định sử dụng thuốc CDTP để giảm đau cho bệnh nhân có nguy cơ bị nghiện hoặc tái nghiện cần tham khảo ý kiến của đồng nghiệp có kiến thức về điều trị duy trì CDTP bằng thuốc.
Bệnh nhân vừa ra khỏi môi trường có kiểm soát
Phần này tập trung vào đánh giá và điều trị bệnh nhân nghiện các CDTP vừa mới ra khỏi môi trường có kiểm soát (ví dụ như nhà tù), và những người được cho là đã điều trị cắt cơn không tự nguyện trong môi trường đó. Một số trường hợp khác cần phải quan tâm đặc biệt như (1) bệnh nhân vừa ra khỏi các bệnh viện hoặc các trung tâm phục hồi (2) bệnh nhân mới trở về địa phương sau khi đi du lịch hoặc đi thực hiện nghĩa vụ thời gian dài ở các nước khó tiếp cận với các chất gây nghiện hợp pháp và bất hợp pháp và (3) các trường hợp khác được cho rằng có thể dẫn đến những giai đoạn ngừng sử dụng một cách không tình nguyện ở những người chủ động sử dụng và nghiện CDTP.
Kết quả đánh giá bệnh nhân sẽ giúp làm rõ chẩn đoán lệ thuộc/nghiện CDTP và liệu bệnh nhân có nguy cơ cao tái nghiện nếu không được điều trị duy trì bằng buprenorphine. Một điểm cần quan tâm nữa khi điều trị là nhu cầu và các vấn đề về tâm lý xã hội cũng như địa chỉ liên lạc khi cần trong quá trình điều trị cho những người có thể tiếp tục vi phạm pháp luật.
Nghiện thuốc phiện trong nhóm bệnh nhân dưới sự giám sát của hệ thống tư pháp hình sự
Báo cáo cho thấy trong hơn một triệu người phạm tội và đang ở tù tại Hoa Kỳ, phần lớn hành vi phạm tội có liên quan đến lạm dụng hoặc nghiện chất. Các CDTP được ưa chuộng buôn bán bất hợp pháp nhất trong nhà tù và tương đối dễ sử dụng trong một số trường hợp. Môi trường và văn hóa trại giam khiến người ta dễ bị lôi kéo vào vòng xoáy và lối sống nghiện ngập. Tỉ lệ phạm tội cũng cao hơn ở nhóm có tiền sử nghiện các CDTP vì họ thường bị bắt sau khi không được tạm tha hoặc sau xét nghiệm ma túy.
Đánh giá bệnh nhân nghiện CDTP và vừa ra khỏi môi trường có kiểm soát
Bác sỹ cần quan tâm đến các yếu tố sau đây khi đánh giá tình trạng nghiện của bệnh nhân vừa được ra khỏi môi trường có kiểm soát: thời gian trong trại giam, mô hình và vòng xoắn nghiện sau khi ra khỏi trại, tiền sử điều trị nghiện (không dùng thuốc, điều trị ngoại trú, phục hồi, hoặc điều trị trong cộng đồng), môi trường tự lực (trước, trong và khi ra tù), báo cáo sử dụng ma túy và nghiện sau khi ra khỏi trại giam. Bác sỹ nên đánh giá các vấn đề sức khỏe tâm thần đồng diễn hoặc tiền sử sử dụng các chất gây nghiện khác hoặc sử dụng rượu có thể gây khó khăn cho việc điều trị buprenorphine (xem thêm Chương 3 để có thêm thông tin). Nếu bệnh nhân đang được cân nhắc tham gia điều trị buprenorphine tại phòng khám, bác sỹ nên thận trọng đánh giá mức độ cam kết và khả năng tự kiểm soát của người bệnh.
Đánh giá các vấn đề về tâm lý xã hội
Quan tâm đến các vấn đề về tâm lý xã hội rất quan trọng đối với bệnh nhân mới ra khỏi môi trường có kiểm soát. Các vấn đề thường ảnh hưởng đến điều trị nghiện thành công bao gồm:
- Số lần và/hoặc thời gian đi tù
- Loại tội phạm (ví dụ: bạo lực, hành vi liên quan nghiện ma túy)
- Tổ chức băng nhóm
- Loại hình và khoảng thời gian tạm giam hoặc bị quản thúc (ví dụ liệu bệnh nhân có được xét nghiệm ngẫu nhiên hay định kỳ việc sử dụng ma túy)
- Địa chỉ liên lạc khi cần của bệnh nhân và các yêu cầu báo cáo
- Sự tham gia của bệnh nhân vào h thống hỗ trợ xã hội hiện nay và trước kia (ví dụ hiện đang nghiện hoặc các thành viên trong gia đình đang sử dụng)
- Sự thay đổi gần đây về các mối quan hệ gia đình hoặc hôn nhân
- Có cần được sự cho phép của pháp luật khi điều trị buprenorphine hay không
Bác sỹ nên hỏi bệnh nhân liệu người đó có kế hoạch phù hợp để có cuộc sống ổn định (ví dụ tham gia làm việc, đi học, lập gia đình) và liệu kế hoạch đó có bao gồm cai hoàn toàn ma túy và rượu hay không. Nếu họ không có kế hoạch, bác sỹ nên hỏi lý do và đề nghị giúp đỡ bệnh nhân lập kế hoạch.
Yếu tố cuối cùng để xác định sự phù hợp của bệnh nhân với điều trị buprenorphine bao gồm phân tích các đánh giá chủ quan và việc tiết lộ thông tin, cũng như xem xét các hồ sơbệnh án để xác định sự tuân thủ và hợp tác điều trị. Bác sỹ nên đánh giá nhu cầu tâm lý xã hội của bệnh nhân và khả năng tương thích của bệnh nhân với các hạn chế có thể gặp phải của việc điều trị ngoại trú và môi trường điều trị phòng khám.
Xác định tính phù hợp của điều trị bằng Buprenorphine
Rất nhiều vấn đề cần được quan tâm để quyết định phương pháp điều trị phù hợp nhất cho người vừa ra khỏi môi trường có kiểm soát. Nếu dịch vụ điều trị methadone sẵn có, bác sỹ cần xác định các yếu tố có thể gây cản trở việc chuyển gửi. Mối quan hệ hiện tại giữa bác sỹ/bệnh nhân cần được đánh giá, cũng như các tiêu chí hỗ trợ khác và hệ thống hỗ trợ hiện có. Hạn chế của bác sỹ trong việc giám sátchặt chẽ việc điều trị Buprenorphine cần được cân nhắc, bác sỹ điều trị có thể đến gặp để xác định, làm rõ và giải thích phác đồ điều trị (ví dụ với người quản giáo); để báo cáo tình trạng tuân thủ điều trị của bệnh nhân và để trao đổi với các cán bộ hành pháp, người sử dụng lao động và những người khác.
Bác sỹ cần xem xét các vấn đề có thể liên quan đến việc cắt cơn trong trại giam nếu người bệnh bị bắt lại. Chi phí điều trị cũng cần được cân nhắc cũng như xem xét liệu chi phí điều trị có bao gồm trong gói bảo hiểm y tế không. Thêm vào đó, cần cân nhắc thêm các nguy cơ có khả năng xảy ra (ví dụ việc dùng thuốc sai mục đích,quá liều, phạm tội khi đang được điều trị,điều trị chung nhiều bệnh nhân)
Cán bộ y tế nghiện các CDTP
Một vấn đề quan trọng của việc nghiện các CDTP được kê đơn gặp phải ở bác sĩ điều trị và các cán bộ y tế khác, đặc biệt trong một số chuyên ngành nhất định (ví dụ như gây mê) (Talbott và cộng sự 1987). Nghiện CDTPđược phép kê đơn ở đối với cán bộ y tế nên được coi là tai nạn nghề nghiệp trong khi thực hành điều trị. Cán bộ y tế có các rối loạn do sử dụng các chất gây nghiện cần được chăm sóc đặc biệt và lâu dài.
Nếu chất gây nghiện có ở nơi làm việc, kế hoạch quay trở lại làm việc sau khi điều trị cần tính đến nguy cơ tái nghiện ở các cán bộ y tế mới phục hồi. Điều trị bằng thuốc đối khángCDTP naltrexone và các thuốc bổ trợ khác là cần thiết. Naltrexone được sử dụng thường quy để điều trị cho bác sĩ gây mê nghiện các CDTP. Yếu tố quyết định để điều trị bằng naltrexone thành công ở bệnh nhân có động lực cai nghiện cao là hệ thống hỗ trợ xã hội hiệu quả trong đó có những người đồng nghiệp khác hoặc cán bộ y tế trực tiếp giám sát việc sử dụng naltrexone hàng ngày.
Buprenorphine có thể là lựa chọn điều trị phù hợp cho một số cán bộ y tế bị phụ thuộc vào CDTP, nhưng sử dụng các chất đồng vận bán phần nên là một phần của kế hoăch điều trị phục hồi toàndiện và được giám sát. Nếu người nghiện đã thuộc diện giám sát thường xuyên, kế hoạch này cần được sự chấp thuận của chính quyền sở tại, nơi quản lý cán bộ y tế này.