PHƯƠNG THỨC XÂY DỰNG MÔI TRƯỜNG TRỊ LIỆU - CỘNG ĐỒNG TRỊ LIỆU CÓ HIỆU QUẢ
A - RỐI LOẠN TÂM - SINH LÝ TRÊN NGƯỜI NGHIỆN MA TÚY:
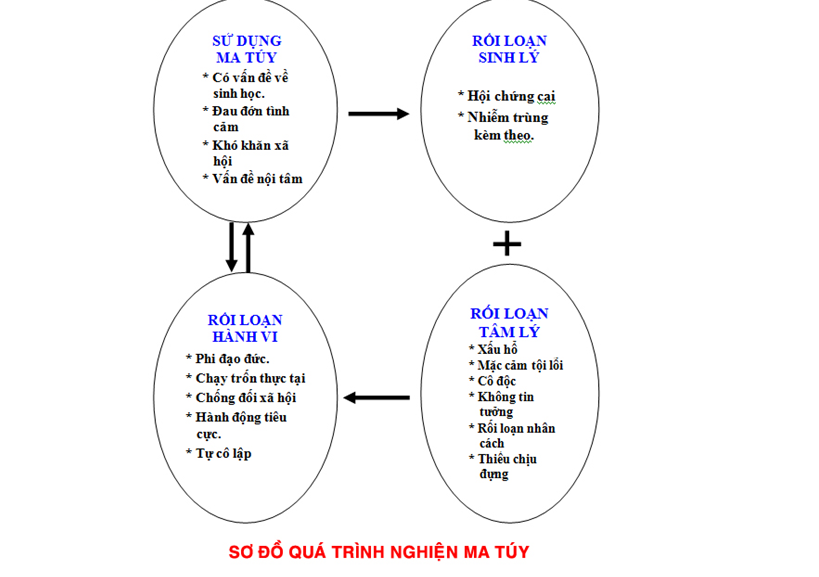
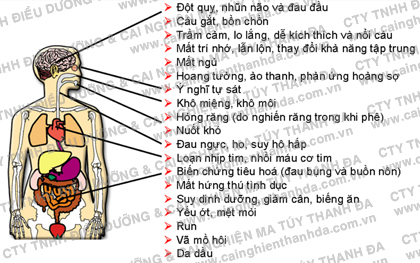
Ma túy là những chất tác động tâm thần mà người lạm dụng sẽ gây cho mình sự lệ thuộc. Do tình trạng lệ thuộc đó, người sử dụng ma túy sẽ bị những biến đổi về khí sắc, cảm xúc, nhận thức, hành vi do những tổn thương trong não. Những tổn thương này có thể tồn tại rất lâu hoặc vĩnh viễn sau khingưng sử dụng ma túy.
Người nghiện ma túy bị suy giảm khả năng xét đoán, khả năng xử lý thông tin, mất khả năng tự chủ, khả năng hiểu biết để hướng đến một cuộc sống lành mạnh. Người nghiện hình thành những thói quen xấu sau một thời gian sử dụng ma túy.
Liệu pháp điều trị - phục hồi là một vấn đề hết sức khó khăn vì người bệnh bị những rối nhiễu tâm sinh lý thực tổn - lú lẫn tâm trí - phản ứng loạn tâm thần - rối loạn sinh hoạt - trạng thái hưng trầm nhược - rối loạn hành vi - rối loạn tập trung - biểu hiện lo hãi - thiếu tự tin, kết hợp với các rối loạn nhân cách - rối loạn tâm thần và đặc biệt là hội chứng hồi tưởng dẫn đến thèm nhớ ma túy với tất cả sự khoái cảm của nó … Đa số người nghiện ma túy đều được xếp vào những người có vấn đề tâm thần.
Sự rối loạn trên nguyên nhân từ nhiều lý do khác nhau : Tâm - sinh lý người nghiện, hoàn cảnh cá nhân, ảnh hưởng do gia đình và tác động của xã hội. Việc sử dụng, lệ thuộc, rồi lạm dụng ma tuý dẫn đến tình trạng nghiệnlà triệu chứng cuối cùng của một quá trình dài đầy rối loạn trong một bối cảnh đa phương diện, do đó, việc điều trị phục hồi người nghiện ma tuý phải là một phương pháp điều trị toàn diện bao gồm nhiều lãnh vực Y tế - Tâm lý - Xã hội… Sau khi cai, nếu những nhân tố tác động thúc đẩy đối tượng tìm đến ma tuý vẫn chưa được giải quyết, hầu hết những người nghiện sẽ tái nghiện.
Để giải quyết những vấn đề này, ngoài vấn đề sử dụng thuốc - cần có những liệu pháp gọt dũa, điều chỉnh, phục hồi nhận thức, hành vi, nhân cách - giáo dục tâm lý - xã hội lâu dài cho người nghiện nhằm mục đích chuyển đổi thói quen, nếp sống, nếp nghĩ, phục hồi hệ thống não bộ và giải quyết các mâu thuẫn và các chấn thương tâm lý của đối tượng.
Nếu được điều trị và phục hồi đúng cách, người nghiện sau khi cai nghiện sẽ bước vào cuộc sống với những thói quen tốt, những nhận thức đúng đắn - biết tự trọng và tự tin hơn để với sự giúp đỡ của cộng đồng sẽ có thể từng bước, bước đi chính trên đôi chân của mình.
Từ những cơ sở trên cần phải có một chiến lược điều trị dài hạn nhằmgọt dũa hành vi nhân cách, điều chỉnh nhận thức - quan điểm sống tạo những thói quen tốt cho đối tượng trong một môi trường cộng đồng trị liệu dài hạn thông qua các hoạt động tư vấn - giáo dục - lao động trị liệu - huấn nghiệp trị liệu - hoạt động trị liệu.
Đối với những người nghiện nhóm OMH (thuốc phiện – morphine – heroine) đểngười nghiện không còn thèm nhớ và tìm kiếm ma túy, nếu được sử dụngkết hợp với thuốc hổ trợ chống tái nghiện Naltrexone kết quả rất khả quan.
B - MÔI TRƯỜNG TRỊ LIỆU - CỘNG ĐỒNG TRỊ LIỆU:
I- ĐỊNH NGHĨA:
1- MÔI TRƯỜNG TRỊ LIỆU:
Môi trường trị liệu là sử dụng một cách khoa học môi trường nhằm mục đích trị liệu, tạo nên những thay đổi trong nhân cách của bệnh nhân. Danh từ môi trường trị liệu lần đầu tiên được sử dụng bởi nhà tâm thần học BETTLEHEIM và SYLVERTER vào cuối những năm 1930 đầu những năm 1940 để miêu tả một môi trường kế hoạch khoa học nhằm mục đích thay đổi nhân cách của bệnh nhân.
Khi một bênh nhân bị căng thẳng, bức xúc, mất ngủ - người thầy thuốc khuyên bệnh nhân hãy nghỉ ngơi ở những nơi yên tĩnh. Bạn có thể lên cao nguyên hoặc về vùng biển một thời gian. Nơi yên tĩnh, cao nguyên, biển chính là thuốc để điều trị các chứng căng thẳng, bức xúc, mất ngủ của bạn. Sử dụng môi trường để điều trị bệnh được gọi là môi trường trị liệu.
Những khái niệm về môi trường trị liệu : Những cuộc nghiên cứu đã thực hiện đầu tiên về môi trường trị liệu hầu hết sử dụng những lý thuyết về tâm thần hay về tâm lý bệnh nhân để xác định loại môi trường nào là có tính cách trị liệu tốt nhất. Những nổ lực được thực hiện để tìm kiếm một môi trường tương tác giữa các cá nhân, được chi tiết hoá kỷ lưỡng, đặt nền tảng trên những nhu cầu tâm năng của một bệnh nhân đã được chẩn đoán kỹ càng. Mục đích của phương pháp này là cố gắng tìm ra những cách thức điều trị dựa vào thái độ và nhận thức của nhân viên cũng như của bệnh nhân.
+ Năm 1944 STANTON và SCHWARTZ cho rằng môi trường có thể là cách điều trị chủ yếu, cũng như có vai trò ảnh hưởng nâng đỡ hay bổ túc cho các hình thức điều trị khác. Môi trường có vai trò ảnh hưởng đến an sinh, hạnh phúc chung của cộng đồng.
+ Một tác giả khác là CUWDELL đã miêu tả tác động của các giá trị văn hoá, những chuẩn mực và phong tục của môi trường có thể ảnh hưởng trên sự săn sóc bệnh nhân.
+ Năm 1958 các tác giả FREEMAN, CAMERON đã cho rằng có mối liên hệ giữa tâm lý cá nhân và những đặc điểm của môi trường .
+ Mặc dầu đã thu nhập được nhiều kết quả trên đây, nhưng cho đến năm 1962 qua công trình nghiên cứu của CUMMING đã đặt lại vấn đề trong việc đánh giá tác động của môi trường, vì môi trường có thể mang lại những thay đổi đặc thù trong hành vi của bệnh nhân. Các môi trường trị liệu có thể khác nhau tùy theo cách tổ chức, nhưng căn bản đều có những điểm chung trong các phương pháp trị liệu đối với các bệnh nhân điều trị nội trú. Môi trường trị liệu nhận định rằng:
1/ Bệnh nhân có những sức mạnh và một phần nhân cách không bị xung đột. Những sức mạnh này được vận dụng để phát huy tối ưu bằng cách thiết lập một môi trường nội trú khoa học.
2/ Bệnh nhân có những khả năng to lớn trong việc tự điều chỉnh chính mình, trên những bệnh nhân khác và mức độ nào đó có ảnh hưởng trên cơ cấu tổ chức của bệnh viện.
3/ Tất cả các nhân viên của trung tâm có một khả năng rất lớn để tác động đến việc trị liệu cho người bệnh.
2- CỘNG ĐỒNG TRỊ LIỆU:
Theo Crack, khác với môi trường trị liệu, cộng đồng trị liệu là một loại môi trường trị liệu đặc biệt trong đó toàn cơ cấu xã hội của đơn vị điều trị đều tham gia tiến trình giúp đỡ bệnh nhân.
Theo Jones, môi trường cộng đồng trị liệu được phân biệt với các chương trình trị liệu khác là do chương trình này huy động toàn bộ những nguồn nhân lực là bệnh nhân - thân nhân bệnh nhân và toàn bộ tập thể bệnh nhân và nhân viên đều tập trung vào mục đích điều trị.Như vậy, bệnh nhân cũng có một vị trí trong chương trình điều trị này qua thay đổi tư thế của mình.
Trong chương trình cộng đồng trị liệu, nhân viên phải khuyến khích bệnh nhân tích cực tham gia trong kế hoạch săn sóc cho chính mình. Đây là một phương pháp rất khác với vai trò thụ động chữa trị trong bệnh viện cổ điển, quy ước trong đó chỉ có vai trò bác sĩ và bệnh nhân. Jones cho rằng điểm đặc biệt của chương trình này là được đặt trên sự giao lưu, giao tiếp tự do trong trung tâm với các nhân viên và giữa các bệnh nhân với nhau.
Mục đích của sự giao lưu tự do này là tìm ra được hành vi nào, ý kiến nào, nhận xét nào, những vai trò nào thích hợp để thay đổi nhận thức, thái độ, lòng tin của bệnh nhân và những vấn đề nào không thích hợp cho điều trị (anti therapeutic).
Như vậy, cộng đồng trị liệu có tính chất dân chủ, tự do bàn bạc, thảo luận khác với phương pháp thường dùng là đặt vai trò trị liệu đặc biệt của người bác sĩ lên trên và cách điều trị phục hồi tuân thủ những quy định thứ lớp bắt buộc.
Trong mô hình cộng đồng trị liệu, môi trường thiết yếu là môi trường linh hoạt, những người tham gia không có vai trò chuyên biệt rõ ràng. Những hoạt động của bệnh nhân được cá thể hóa rất cao và sự tham gia của bệnh nhân là hoàn toàn tự nguyện.
Một điều ngoại lệ đặc biệt là MỖI NGÀY PHẢI CÓ MỘT BUỔI HỌP CỘNG ĐỒNG: tất cả nhân viên và những bệnh nhân được khuyến khích phải hội họp, trách nhiệm tập thể được nhấn mạnh, những người tham dự được rút tỉa kinh nghiệm, học tập, sửa sai những hành vi không tốt.
Vai trò chính của nhân viên là giúp đỡ bệnh nhân đạt được những thấu hiểu mới, những sáng kiến, hành vi mới. Jones tin rằng một đơn vị điều trị lý tưởng cần phải được tự do điều hành trong cách nào tốt nhất, với hướng tiếp cận riêng của mình. Tuy nhiên, Jones cũng đưa ra những yếu tố mang tính đặc trưng của cộng đồng trị liệu: đó là hội họp cộng đồng hàng ngày như là một phương thức để thảo luận đời sống hàng ngày của Trung Tâm nhằm đóng góp, giải quyết các thắc mắc, các yêu cầu của các bệnh nhân.
Một yếu tố nữa của cộng đồng trị liệu là quản lý bệnh nhân. Mục đích của sự quản lý bệnh nhân là để bàn bạc, thảo luận một cách chi tiết, cụ thể về trách nhiệm và quyền lợi của từng bệnh nhân như: luân phiên dọn dẹp và làm vệ sinh các phòng. Tất cả mọi quyết định cuối cùng phải được thống nhất lại trong các phiên họp cộng đồng.
Jones cho rằng sinh hoạt nhóm nhằm ôn lại, kiểm điểm lại là cần thiết cho sự uốn nắn, giáo dục tại chỗ (on-the ward training) đối với bệnh nhân. Trong buổi họp, các thành viên Trung Tâm phải xem xét những đáp ứng riêng, mong đợi riêng, thành kiến riêng của mọi người. Một đặc trưng quan trọng khác của môi trường cộng đồng trị liệu là những cơ hội học cách sống trong môi trường cộng đồng trị liệu. Như vậy, môi trường cộng đồng trị liệu là môi trường học sống cho những bệnh nhân học cách đáp ứng nhu cầu đời sống hàng ngày.
Theo Jones - phản hồi lại, là một trong những khái niệm căn bản, quan trọng nhất của cộng đồng trị liệu nhằm đạt được sự tiến bộ cho toàn thể cộng đồng, không có điều gì được coi là thuần túy bí mật trong môi trường cộng đồng trị liệu. Những nhân viên của Trung tâm phải nhạy cảm trong vai trò của mình- phải biết phản hồi lại những thông tin trong cộng đồng lên cấp trên.
Mặc dù ngày nay những khái niệm sơ khởi của Jones về cộng đồng trị liệu đã được nhìn nhận nhưng thực hiện dưới nhiều hình thức, phương pháp khác nhau nhưng những nét cơ bản vẫn không thay đổi.
Nguyên tắc đầu tiên của cộng đồng trị liệu là trong môi tường trị liệu có sự liên quan lẫn nhau trong sự săn sóc nội trú. Không có ai nghi ngờ rằng ảnh hưởng của môi trường ảnh hưởng đến hành vi và cảm xúc. Năng động nhóm luôn luôn tác động nhằm tập trung về trách nhiệm – phục hồi – khuyến khích sự phát triển. Sự điều hành toàn diện là rất hiệu năng.
Những nhà điều trị đã sớm nhận được sức mạnh của động lực nhóm (dynamic group) trong việc điều chỉnh hành vi và củng cố các quy tắc của cộng đồng. Ngày nay, trong môi trường điều trị cộng đồng, sức mạnh ấy không còn nằm ở cá nhân hay một nhóm nhỏ nữa mà nó là sức mạnh của một cộng đồng.
II- KẾT LUẬN:
Môi trường cộng đồng trị liệu không giống như môi trường cộng đồng mà chúng ta đang sống. Có một số đặc tính khiến cho cộng đồng này trở nên độc đáo và không giống bất kỳ loại cộng đồng nào: đó chính là sự tổng hợp của các yếu tố: cơ cấu tổ chức, yếu tố con người, những quy định điều chỉnh mối quan hệ tương giao giữa các thành viên của cộng đồng và hệ thống chia sẻ thông tin đã tạo nên cộng đồng. Nó phải là: “Môi trường học tập”.
Môi trường này chủ yếu đề cập đến mối quan hệ giữa các thành viên và không khí học tập. Kết quả môi trường cộng đồng trị liệu là tạo ra một số những ảnh hưởng nhất định đến trạng thái tâm tư tình cảm, nhận thức về đạo đức và xã hội của người nghiện.
Môi trường cộng đồng trị liệu tạo ra trật tự và một lối sống có mục đích trong các thành viên của nó. Chính bởi vì môi trường trị liệu cộng đồng thường có được cơ sở vật chất cũng như cách tổ chức tốt nên nó là môi trường trị liệu tốt đối với các đối tượng tham gia chương trình. Tóm lại:
Môi trường cộng đồng trị liệu nhằm mục đích:
- Bạn có thể thay đổi và bộc lộ bản thân mình.
- Động lực của nhóm sẽ giúp đỡ cho sự thay đổi đó.
- Tất cả các thành viên của cộng đồng cần phải có trách nhiệm.
- Tự đặt mình vào hoàn cảnh người khác để đánh giá cảm xúc.
- Phương pháp thực hiện bao gồm:
+ Quản lý giám sát hành vi.
+ Chuyển biến tâm tư – tình cảm.
+ Điều trị cắt cơn – bệnh cơ hội – bệnh tâm thần.
+ Sử dụng các phương pháp điều trị không dùng thuốc nhằm phục hồi nhận thức – hành vi nhân cách – tinh thần trách nhiệm – điều chỉnh những rối loạn tâm - sinh lý cho người nghiện ma túy.
C - NHỮNG NGUYÊN TẮC CƠ BẢN ĐỂ XÂY DỰNG MỘT MÔI TRƯỜNG CỘNG ĐỒNG TRỊ LIỆU CÓ HIỆU QUẢ:
Vì tính chất đa dạng của bệnh nghiện ma tuý nên nếu sử dụng một vài biện pháp cai nghiện thì không đảm bảo thoả mãn hết được mọi nhu cầu cho người nghiện mà phải sử dụng sức mạnh tổng hợp của nhiều yếu tố, nhiều biện pháp điều trị. Tuy nhiên vẫn có một số nguyên tắc cơ bản như sau :
I. XÂY DỰNG NHỮNG GIÁ TRỊ CỦA CỘNG ĐỒNG:
1. Tôn trọng lẫn nhau.
2. Có trách nhiệm với gia đình, cộng đồng. Lòng biết ơn.
3. Tự tin vào giá trị bản thân.
4. Biết thương yêu và quan tâm đến người khác.
5. Phối hợp trong công việc.
6. Trung thực – trách nhiệm – khiêm tốn – cởi mở.
7. Năng động sáng tạo – khả năng nhận thức tốt.
8. Tích cực lao động.
II. XÂY DỰNG MỘT MÔI TRUỜNG ĐIỀU TRỊ AN TOÀN VÀ LÀNH MẠNH:
1- Không ma tuý.
2- Không có hành vi bạo lực hay đe dọa bạo lực.
3- Không có hành vi tình dục.
4- Không trộm cắp.
5- Luôn luôn nhắc nhở và kiểm tra thực hiện các nguyên tắc cộng đồng đề ra.
6- Đặt ra những quy định mới nếu thấy cần thiết.
III. NGUYÊN TẮC TỔ CHỨC:
1. Việc tuân thủ lịch sinh hoạt 24h/ ngày được giám sát chặt chẽ.
2. Phân công công việc rõ ràng cho từng thành viên.
3. Có sự chỉ đạo thông suốt từ trên xuống dưới và sự phản ánh kịp thời từ dưới lên.
4. Đảm bảo tuân thủ những quy tắc, quy định. Mọi hành vi được giám sát chặt chẽ và thường xuyên.
5. Xây dựng được những tiêu chí trong cộng đồng nhằm khuyến khích việc tích cực điều chỉnh hành vi.
6. Phương pháp điều trị phải dựa trên nguyên tắc nhằm đáp ứng những nhu cầu khác nhau của người nghiện.
IV. NGUYÊN TẮC ĐIỀU TRỊ:
1. Phương pháp điều trị không bao giờ được làm tổn thương đến nhân phẩm đối tượng và phải được xây dựng trên những hiểu biết sâu sắc về ma túy và người nghiện.
2. Phải áp dụng biện pháp điều trị toàn diện bao gồm nâng cao sức khoẻ nhằm điều chỉnh, phục hồi nhận thức - hành vi- nhân cách, giải quyết những vấn đề tâm lý, giáo dục, huấn nghiệp trị liệu, lao động trị liệu.
3. Đối tượng có lòng tin vào cán bộ điều trị.
4. Đối tượng cảm nhận được sự chăm sóc và giúp đỡ chân thành của cán bộ điều trị.
5. Đối tượng cảm nhận được sự chăm sóc của cả cộng đồng đối với quá trình tiến bộ của đối tượng.
6. Đối tượng luôn luôn cảm thấy an toàn cả về thể chất lẫn về tinh thần.
7. Phải tạo được môi trường điều trị – phục hồi an toàn.
8. Môi trường điều trị phải tạo ra được sự trung thực và tính cởi mở trong nguyên tắc cộng đồng đề ra.
V. NHỮNG BIỆN PHÁP THÚC ĐẨY NHANH SỰ CHUYỂN BIẾN VỀ NHẬN THỨC – HÀNH VI – NHÂN CÁCH ĐỐI TƯỢNG:
1 Phải có những nguyên tắc giải quyết mọi hành vi vi phạm có liên quan đến những quy định của cộng đồng mà không cần sử dụng đến vũ lực.
2 Phải có những hoạt động nhằm giúp đỡ về tâm tư tình cảm, khuyến khích việc bày tỏ suy nghĩ, cảm nhận đối tượng một cách trung thực (ví dụ như tư vấn cá nhân, tư vấn nhóm hay các hình thức điều trị nhóm khác…).
3 Tổ chức những buổi nói chuyện cho đối tượng để họ có thể giải bày tâm sự về quá khứ của mình một cách cởi mở, trung thực mà không lo ngại có sự chế diễu hay phản đối từ phía đối tượng khác.
4 Giúp đối tượng cũng cố lòng tin vào bản thân và những người xung quanh qua biện pháp giáo dục tâm lý - xã hội cho đối tượng.
VI. XÂY DỰNG BIỆN PHÁP QUẢN LÝ HỮU HIỆU:
1. Sử dụng hệ thống quản lý trách nhiệm.
2. Đối tượng được nhóm, tổ chức phân công việc.
3. Sử dụng nhóm đồng đẳng quản lý lẫn nhau.
4. Sử dụng sổ nhật ký, sổ báo cáo, giao ban hay lịch phân công lao động để quản lý.
5. Giám sát nghiêm ngặt tuân thủ các loại quy định, nguyên tắc của cộng đồng.
VII. XÂY DỰNG HỆ THỐNG ĐÁNH GIÁ TIẾN ĐỘ ĐIỀU TRỊ CỦA ĐỐI TƯỢNG:
1. Kế hoạch điều trị:
- Xác định những vấn đề mấu chốt phải giải quyết trong quá trình điều trị.
- Xây dựng một kế hoạch điều trị nhằm đạt được mục tiêu yêu cầu đề ra.
- Kế hoạch này phải có những mục tiêu cụ thể cho từng giai đoạn điều trị.
- Xác định những hoạt động diều trị cụ thể và chỉ định người chịu trách nhiệm giúp đỡ đối tượng đạt được mục tiêu yêu cầu điều trị đề ra.
- Xây dựng tiêu chuẩn đánh giá sự tiến bộ.
2. Theo dõi tiến độ điều trị của đối tượng theo kế hoạch đã đề ra: Tổ chức họp kiểm điểm rút kinh nghiệm cho từng trường hơp đối tượng.
3. Sử dụng hồ sơ quản lý đối tượng, phân công người quản lý theo dõi.
4. Nhận xét của nhân viên tư vấn về sự tiến bộ của đối tượng.
5. Biên bản của những buổi tư vấn cá nhân, nhóm, gia đình.
6. Báo cáo tiến độ điều trị thường kỳ hàng tháng.
VIII. XÂY DỰNG HỆ THỐNG KHEN THƯỞNG:
1. Dựa trên các tiêu chuẩn đề ra để khen thưởng các học viên tích cực.
2. Sử dụng một số ưu đãi làm phần thưởng như : viết thư, tặng quà lưu niệm, biểu dương trước tập thể…
3. Đi dã ngoại bên ngoài cơ sở điều trị.
4. Cho về thăm gia đình.
Việc khen thưởng này tùy thuộc vào từng hoàn cảnh trung tâm - trường - trại - địa phương.
D - CÁC YẾU TỐ CẦN THIẾT ĐỂ XÂY DỰNG MỘT CỘNG ĐỒNG TRỊ LIỆU CÓ KẾT QUẢ
I. NHÂN VIÊN ĐIỀU TRỊ PHẢI LÀ NGƯÒI XỨNG ĐÁNG VÀ MẪU MỰC:
Đôi ngũ điều trị phải làm thế nào để đối tượng tôn trọng. Họ phải là tấm gương sáng cho đối tượng để có thể ảnh hưởng giáo dục nhằm chuyển đổi nhận thức, hành vi, nhân cách của học viên.
Người nghiện ma tuý thường thực hiện nhiều hành vi không tốt, nhưng họ ít thấy và hay biện minh cho bản thân mình, trong khi đó họ lại rất tinh ý và nhạy bén nhận xét những điều không tốt của người khác. Do đó, nếu nhân viên điều trị không gương mẫu khó có thể chuyển đổi đối tượng.
Đối với đồng nghiệp nhân viên điều trị phải tuân thủ những quy định, những mối quan hệ thân thiện.
Đối với đối tượng nhân viên điều trị phải thương yêu và đồng cảm nhưng cũng phải xác định một ranh giới không thể vượt qua của người quản lý và đối tượng.
II. MÔI TRƯỜNG ĐIỀU TRỊ PHẢI ĐẢM BẢO KHÔNG CÓ MA TUÝ HOẶC CÁC CHẤT GÂY NGHIỆN KHÁC:
Một môi trường trị liệu để lọt ma tuý vào sẽ gây lây lan bệnh tật, tinh thần học viên không bình ổn, thiếu quyết tâm cai nghiện, dễ bức xúc phá vỡ chương trình điều trị.
Đây là yếu tố tiên quyết vì nếu không giải quyết được vấn đề này sẽ phá huỷ toàn bộ kế hoạch, hệ thống hoạt động của Trung Tâm.
III. MÔI TRƯỜNG ĐIỀU TRỊ PHẢI LÀ MỘT NƠI AN TOÀN KHÔNG CÓ TÌNH TRẠNG BẠO LỰC:
Mọi hoạt động diễn ra một lối sống không có ma tuý, không có cảnh ức chế nhau, nơi mà hành vi của một người luôn được các người khác xem xét, góp ý mà không hề do một áp lực nào, một ý đồ xấu nào và được giáo dục liên tục về một nếp sống nề nếp chuẩn mực.
IV. MÔI TRƯỜNG ĐIỀU TRỊ PHẢI LÀ NƠI ĐỂ CÁC ĐỐI TƯỢNG CÓ THỂ GIÚP ĐỠ ĐIỀU CHỈNH SAI LẦM CHO NHAU.
V. MÔI TRƯỜNG ĐIỀU TRỊ PHẢI CÓ NHỮNG CHUẨN MỰC VỀ HÀNH VI VÀ NHÂN CÁCH NHƯ MỘT XÃ HỘI GƯƠNG MẪU nhằm những tiêu chuẩn sau đây:
+ Trách nhiệm quan tâm đến người khác.
+ Trung thực, không dối trá.
+ Thương yêu, cởi mở, chân thành.
+ Đoàn kết.
+ Kỷ luật.
+ Nhận biết được bổn phận, trách nhiệm.
VI. MÔI TRƯỜNG TRỊ LIỆU PHẢI DỰ KIẾN MỌI BIỆN PHÁP KHI CÓ TÌNH HUỐNG XẤU: Phải can thiệp ngay kịp thời khi xảy ra những vi phạm nghiêm trọng về những quy tắc xã hội và chuẩn mực hành vi.
VII. CÁC ĐIỀU KIỆN QUẢN LÝ - Y TẾ - GIÁO DỤC - TRỊ LIỆU - CÁC BIỆN PHÁP TRỊ LIỆU KHÁC VÀ ĐỘI NGŨ CÁN BỘ CÓ TRÌNH ĐỘ VÀ NHIỆT TÌNH ĐỂ SẴN SÀNG ĐÁP ỨNG ĐƯỢC VÀ KỊP THỜI.
VIII. MÔI TRƯỜNG ĐIỀU TRỊ CẦN CÓ MỘT THOẢ THUẬN ĐIỀU TRỊ NÓI LÊN QUAN HỆ GIỮA NHÂN VIÊN ĐIỀU TRỊ VÀ NGƯỜI NGHIỆN:
Thỏa thuận phải nêu rõ những mục tiêu điều trị mà hai phía đều quan tâm. Nội dung thoả thuận điều trị phải bao gồm những nội dung giúp đỡ người nghiện có kế hoạch cho đời sống hàng ngày nhằm tiến đến một sự phục hồi nhân cách, một cuộc sống hữu ích cho xã hội và thu thập những kỹ năng để vượt qua thử thách tái nghiện.
IX. NHỮNG NGUYÊN TẮC QUẢN LÝ MỘT MÔI TRƯỜNG TRỊ LIỆU CỘNG ĐỒNG CÓ KẾT QUẢ:
1- Môi trường cộng đồng trị liệu là một môi trường học tập tích cực. Vai trò của những người có trách nhiệm, uy tín trợ giúp một cách hữu hiệu cho việc học tập của các thành viên.
2- Họ nhận thức được mối quan hệ chặt chẽ giữa lời nói và việc làm của những người có vị trí trách nhiệm đối với các thành viên trong cộng đồng. Phải biết rằng các thành viên trong cộng đồng luôn theo dõi việc các cán bộ điều trị có tuân thủ các quy tắc và giá trị của cộng đồng hay không, cũng như theo dõi mối quan hệ qua lại giữa các thành viên trong cộng đồng, không được để các vấn đề mâu thuẫn nảy sinh trong cộng đồng .
Bất kỳ mâu thuẫn nào xảy ra giữa lời nói và hành vi sẽ bộc lộ điểm yếu của hệ thống điều trị và có thể sẽ được người nghiện lợi dụng để có những biểu hiện, hành vi không đúng.
3- Để thực hiện tốt vai trò của mình, người cán bộ điều trị phải nắm rõ các quy tắc của cộng đồng. Những người quản lý thành công nhất là, những người luôn được đối tượng xem là tấm gương để họ học tập là những minh họa cụ thể trong giáo dục người nghiện. Những người quản lý không chỉ đảm bảo sự tồn tại, duy trì hoạt động của “ môi trường trị liệu cộng đồng” mà còn phải biến nó thành một môi trường học tập thật sự cho người nghiện ma túy.
4- Người đã cai nghiện thành công là hiện thân của niềm hy vọng của người cai nghiện, đã và đang đấu tranh để vượt qua chính bản thân mình. Họ là bằng chứng sống của việc chiến thắng sự cám dỗ của ma tuý, mà chủ yếu họ là người rất thông hiểu suy nghĩ và cảm xúc của người nghiện.
Khả năng của họ trong việc bày tỏ bản lĩnh của mình đối với những người nghiện khác là không gì sánh nổi. Họ đoán trước được hành vi của người nghiện trong từng hoàn cảnh cụ thể. Điều này biến họ thành những người hướng dẫn rất có hiệu quả trong môi trường trị liệu cộng đồng – một môi trường điều trị mà việc thành công hay thất bại có liên quan chặt chẽ với việc thông hiểu những suy nghĩ , thậm chí cả những mánh lới của đối tượng.
Tuy nhiên việc sử dụng người cai nghiện thành công vào công tác quản lý của Trung tâm là vấn đề phức tạp như việc dùng dao hai lưỡi có thể tốt nhưng cũng có thể rất nguy hiểm nếu họ có ý đồ xấu thiếu trình độ hoặc tái nghiện lại. Do đó, để xử lý tình huống, người cán bộ quản lý phải có khả năng đoán trước sự việc xảy ra và những nguyên nhân gây ra sự việc đó.
E - YÊU CẦU VỀ CƠ CẤU - HOẠT ĐỘNG - MỐI QUAN HỆ ĐỂ MỘT MÔI TRƯỜNG TRỊ LIỆU CỘNG ĐỒNG CÓ HIỆU QUẢ:
I/ HỆ THỐNG TỔ CHỨC :
1/ SƠ ĐỒ TỔ CHỨC :
Ban Giám đốc cơ sở điều trị
Các phòng ban chức năng
Cán bộ y tế
Cán bộ giáo dục
Cán bộ quản lý bảo vệ
Cán bộ phục vụ
Đối tượng cai nghiện
2/ NHIỆM VỤ CỦA NGƯỜI LÃNH ĐẠO:
Là vô cùng quan trọng đòi hỏi phải có TRÌNH ĐỘ và NHẠY BÉN trong công việc:
+ Điều chỉnh cơ cấu cho phù hợp.
+ Điều chỉnh các dịch vụ điều trị.
+ Điều chỉnh vai trò các cán bộ điều trị.
+ Phân công nhiệm vụ của cán bộ điều trị và nhân viên tư vấn phù hợp.
+ Xây dựng kế hoạch bồi dưỡng kiến thức và kinh nghiệm cho tập thể CBNV để có thể triển khai chương trình điều trị.
+ Lập kế hoạch xây dựng chương trình điều trị – phục hồi dựa vào trung tâm và dựa vào cộng đồng.
+ Tổng kết tiến độ triển khai các chương trình từng giai đoạn.
3/ NHIỆM VỤ CỦA CÁC PHÒNG BAN CHỨC NĂNG:
Cơ bản gồm 4 bộ phận chính:
+ Y tế.
+ Giáo dục.
+ Quản lý.
+ Phục vụ.
Tất cả các bộ phận trên đều nhằm vào công tác điều trị, điều chỉnh, phục hồi nhận thức – hành vi – nhân cách cho đối tượng cai nghiện.
Tổ chức như trên nhằm mục tiêu :
+ Đảm bảo sức khỏe cho đối tượng cai nghiện – phát hiện và ngăn chặn kịp thời các bệnh cơ hội – dịch bệnh – bệnh mắc phải.
+ Sử dụng các phương pháp điều trị không dung thuốc thông qua tư vấn – liệu pháp tâm lý – liệu pháp giáo dục – liệu pháp xã hội,…
+ Theo dõi tiến độ của học viên thông qua các hoạt động của cá nhân, nhóm, tổ chức, huấn nghiệp trị liệu, sản xuất trị liệu, …
+ Đảm bảo môi trường điều trị an toàn.
+ Tạo một môi trường sẵn sang đáp ứng kịp thời cho công tác cai nghiện ( xây dựng cơ sở vật chất – vệ sinh môi trường – chuẩn bị phục vụ cho mọi hình thức trị liệu,… ).
II/ NHIỆM VỤ THỰC HIỆN :
_ Xác định nhiệm vụ rõ ràng cho từng cá nhân, từng nhóm, từng tổ chức của học viên và người phụ trách.
_ Xác định nhiệm vụ người giám sát.
_ Xác định nhiệm vụ của điều phối viên.
III/ PHÂN CÔNG CÔNG VIỆC :
_ Sắp xếp công việc cụ thể cho từng đối tượng.
_ Cho phép đối tượng đăng ký với cán bộ điều trị nhận công việc cho mình, tất nhiên sự lựa chọn phải dựa vào khả năng từng người và tiến độ điều trị.
_ Trách nhiệm của từng người trong công việc được giao, nếu như không đáp ứng được yêu cầu cần làm rõ vì những lý do bệnh lý hoặc lý do hành vi.
IV/ LỊCH SINH HOẠT HẰNG NGÀY:
Mục đích của việc bố trí lịch sinh hoạt là để điều hành hoạt động của Trung tâm, tạo cho đối tượng ý thức tổ chức kỷ luật, hình thành thói quen tốt và nhận thức tốt.
Một ví dụ của lịch sinh hoạt:
6 :00 Thức dậy/ dọn giừơng/ vệ sinh phòng ngủ/ điểm danh.
6 :30 Thể dục buổi sáng/ tắm rửa.
7 :00 Ăn sáng.
8 :00 Giao ban buổi sáng.
8 :45 Cán bộ họp giao ban/ Họp nhóm đối tượng/ Sinh hoạt cộng đồng.
9 :30 Lao động trị liệu – Huấn nghiệp trị liệu.
11 :30 Tắm rửa.
12 :00 Ăn trưa – nghỉ trưa.
14 :00 Sinh hoạt nhóm điều trị.
15 :30 Lao động trị liệu.
17 :00 Hoạt động trị liệu.
18 :00 Tắm rửa.
18 :30 Ăn tối.
19 :30 Tư vấn, họp nhóm…
21 :00 Họp toàn thể cộng đồng/ thông báo chung.
22 : Điểm danh tối/ đi ngủ.
Lịch sinh hoạt này thay đổi tùy theo từng giai đoạn điều trị và điều kiện của từng đơn vị.
V. NHỮNG NGUYÊN TẮC TRONG MỐI QUAN HỆ GIỮA CÁC NHÂN VIÊN ĐIỀU TRỊ:
Tình đồng đội và sự tôn trọng lẫn nhau là nguyên tắc cơ bản của các nhân viên điều trị trong cộng đồng. Các đối tượng là thành viên của cộng đồng cũng phải coi hai nguyên tắc đó là nền tảng mối quan hệ trong công việc của mình.
Để xây dựng được môi trường trị liệu cộng đồng có hiệu quả, các nhân viên điều trị phải có khả năng phối hợp làm việc trên tinh thần tôn trọng lẫn nhau. Để tạo ra được một thái độ làm việc như vậy những người lãnh đạo tổ chức phải là tấm gương của cộng đồng trị liệu. Người cán bộ lãnh đạo phải tuân thủ nguyên tắc này trong khi giao tiếp với các nhân viên của mình.
VI. NHỮNG NGUYÊN TẮC TRONG MỐI QUAN HỆ GIỮA NHÂN VIÊN ĐIỀU TRỊ VỚI ĐỐI TƯỢNG:
Cộng đồng có mục tiêu là tạo một môi trường cho sự điều chỉnh nhận thức – hành vi – nhân cách của đối tượng. Cộng đồng sẽ thất bại nếu như thiếu đi lòng quyết tâm của những người lãnh đạo và những người có uy tín trong cộng đồng. Môi trường trị liệu cộng đồng bao gồm nhiều thành phần khác nhau: Có những đối tượng ích kỷ, mang chủ nghĩa anh hùng cá nhân, nhưng cũng có những sự hy sinh bản thân để giúp đỡ các đối tượng khác.
Đa số người cai nghiện có trạng thái tình cảm không ổn định, nhưng điều đáng chú ý là chính những cán bộ điều trị chuyên đi hàn gắn vết thương này đôi khi không giải quyết được những khó khăn của chính bản thân mình. Tuy nhiên dù tình huống nào, người cán bộ điều trị, những người được xem là tấm gương sáng để toàn thể cộng đồng noi theo, luôn luôn phải cư xử với các thành viên của cộng đồng với một thái độ có trách nhiệm.
Những cơ chế của cộng đồng được thể hiện ở những nghi thức và quy tắc xã hội, có thể giúp ngăn chặn việc vô tình hay cố tình sử dụng sai nguyên tắc về sức mạnh và quyền hạn trong mọi đối tượng điều trị tại cộng đồng.
Nhằm nâng cao những quy tắc, chuẩn mực của cộng đồng cần phải quan tâm đến việc đào tạo những cán bộ điều trị trở thành những nhân viên chuyên nghiệp có trình độ. Việc chuyên môn hóa đội ngũ điều trị có thể sẽ giúp cải thiện chất lượng điều trị của cộng đồng nói chung và của những người cán bộ quản lý nói riêng.
VII. CƠ CẤU CÓ ẢNH HƯỞNG ĐẾN THÁI ĐỘ VÀ HÀNH VI ĐỐI TƯỢNG:
Môi trường trị liệu cộng đồng nổi tiếng là nhờ nó được sự tổ chức tốt, có nguyên tắc, có cơ sở vật chất đầy đủ các yếu tố trên sẽ khích lệ những hành vi lành mạnh. Môi trường sẽ phản ánh bản chất của cộng đồng sống trong môi trường đó.
Mặc dù có một vài mô hình cộng đồng buộc phải thích nghi với cơ sở vật chất sẵn có ví dụ như là nhà tù, các khu nhà cũ, cơ sở khám chữa bệnh thiếu thốn nhưng chúng ta phải quyết tâm từng bước nâng cấp môi trường sao cho phù hợp với yêu cầu của một môi trường trị liệu cộng đồng.
Cộng đồng trị liệu phải mang dáng dấp một gia đình nhiều hơn là một trung tâm điều trị. Ngay cả ở trong tù hay trong trại cải tạo, trại giáo dưỡng trẻ em vị thành niên: không khí “nhà tù” cũng không còn nữa, nhằm khiến cho cộng đồng trở thành một môi trường nhẹ nhàng, tin cậy cho việc điều trị – phục hồi, an toàn cả về thể chất lẫn tinh thần cho đối tượng: Đó phải là chỗ mà đối tượng có thể chịu trách nhiệm về sự lựa chọn và hành vi của chính mình.
Trong khi nhà tù tạo ra không khí thiếu an toàn, nơi mà đối tượng muốn sinh tồn thì phải dựa hoàn toàn vào mánh khoé và luật rừng, thì môi trường cộng đồng tạo ra những hành vi xã hội lành mạnh như tin tưởng và giúp đỡ lẫn nhau trong bầu không khí gia đình.
Những thành công lớn của môi trường trị liệu cộng đồng có được là nhờ một cơ cấu hoạt động chặt chẽ. Cần tổ chức tốt lịch sinh hoạt hàng ngày của cộng đồng tùy theo người cũ hay người mới tham gia điều trị. Tuy nhiên, mọi đối tượng cai nghiện đều phải hiểu được trách nhiệm của mình và các mục tiêu chung do cộng đồng đề ra.
F - TỔNG QUAN CÁC GIAI ĐOẠN KẾ HOẠCH QUẢN LÝ ĐIỀU TRỊ GIÁO DỤC TRONG MỘT MÔI TRƯỜNG ĐIỀU TRỊ CỘNG ĐỒNG:
_ Việc học tập và chuyển đổi hành vi mới cần được tiến hành từng bước.
_ Có đủ thời gian để đối tượng tiếp nhận các bài giảng và sự giáo dục của người quản lý.
_ Sự chuyển biến của đối tượng có thể nhanh hay chậm tùy thuộc vào nhiều yếu tố.
I. GIAI ĐOẠN 1 : ĐỊNH HƯỚNG :
_ Làm quen với chương trình điều trị ( nội dung, hoạt động trung tâm, các bước tiến hành )
_ Cơ hội kiểm tra đánh giá ( học vấn, nghề nghiệp, tình trạng, tâm lý … ).
_ Cán bộ quản lý cần quan tâm đến những biểu hiện về thái độ – suy nghĩ - những nhu cầu của đối tượng.
II. GIAI ĐOẠN 2 : SƠ BỘ ĐIỀU TRỊ :
_ Phân loại đối tượng căn cứ vào : Trình độ – nhận thức – hoàn cảnh - hành vi – bệnh lý - tiền sử đối tượng…
_ Xây dựng mục tiêu điều trị và những giá trị tinh thần cần đạt được ( thông qua quản lý công tác giáo dục tâm lý - xã hội, lao động trị liệu - hướng nghiệp trị liệu …)
_ Huấn luyện cho đối tượng về tính năng động, sáng tạo, xây dựng trong học tập, trong công việc, trong quan hệ với mọi người và với gia đình.
III. GIAI ĐOẠN 3 : CHUẨN BỊ TÁI HOÀ NHẬP VỚI CỘNG ĐỒNG :
Người quản lý phải nắm rõ và giúp đối tượng các vấn đề sau :
_ Yếu tố gia đình, công việc, giáo dục, xã hội.
_ Khó khăn tồn tại của gia đình đối tượng.
_ Mạng lưới trợ giúp của xã hội.
_ Những vấn đề riêng biệt của từng cá nhân đối tượng.
_ Bắt đầu công tác phòng ngừa tái nghiện.
Để đối tượng thu nhận được một những kiến thức sau khi tham gia điều trị phục hồi và áp dụng những kiến thức đó vào thực tiễn công tác hằng ngày đòi hỏi phải có sự nhận thức sâu sắc về bản thân và mong muốn duy trì một cuộc sống lành mạnh không có ma tuý.
Giá trị của những gì đối tượng thu nhận được trong quá trình điều trị sẽ kiểm chứng lại trước khi đối tượng hoà nhập cộng đồng, trở về với cuộc sống xã hội. KHÓ CÓ THỂ TƯỞNG TƯỢNG được rằng một người nghiện rượu lâu năm, sau khi điều trị quay trở lại cộng đồng làm việc tại một quày rượu, lại vẫn có thể duy trì một cuộc sống lành mạnh không uống rượu.
Trong giai đoạn cuối của chương trình điều trị, cộng đồng sẽ cho người nghiện dần dần thoát ly môi trường có kiểm soát và tiếp xúc ngày một nhiều với môi trường xã hội. Đối tượng có thể tự đi tìm việc, trở lại nhà trường hay tham gia các hoạt động có ích khác.
Đối tượng sẽ tự sắp xếp thời gian cho những hoạt động bên ngoài cộng đồng điều trị nhưng vẫn đảm bảo tham gia sinh hoạt nhóm, tư vấn, chăm sóc sau cai của các chuyên gia về tái hoà nhập cộng đồng. Họ phải hoàn tất khóa học về tình huống có nguy cơ dẫn đến tái nghiện. Họ cũng có thể tham gia giúp đỡ những thành viên khác của cộng đồng trong việc thực hiện các hoạt động điều trị.
Khả năng tìm việc làm và duy trì một việc làm ổn định, hoà nhập được với gia đình, tiếp tục làm việc và duy trì trạng thái phục hồi là mục đích chính của giai đoạn này. Đối tượng lúc này nhận được sự giúp đỡ cả từ phía nhân viên điều trị và từ gia đình. Nếu tái nghiện xảy ra trong giai đoạn này, đối tượng phải trở lại môi trường điều trị cộng đồng và được trang bị thêm những biện pháp can thiệp cho đến khi đối tượng thực sự đủ khả năng duy trì trạng thái phục hồi.
IV. GIAI ĐOẠN 4 : TÁI HOÀ NHẬP VỚI CỘNG ĐỒNG :
+ Có nghề nghiệp hoặc tiếp tục học tập.
+ Bố trí thời gian tham gia các hoạt động mang tính chất cộng đồng.
+ Tăng cường ảnh hưởng của nhóm nhằm giải quyết những mối lo ngại.
+ Lập kế hoạch từng bước để đảm bảo : đời sống, sinh hoạt lành mạnh.
+ Tăng cường các hoạt động nhằm phòng ngừa tái nghiện.
V. GIAI ĐOẠN 5 : QUẢN LÝ THEO DÕI SAU CAI :
+ Thời gian là 6 tháng đến một năm hoặc nếu cần nhiều hơn nữa.
+ Dần ổn định cuộc sống.
+ Tham gia các nhóm điều trị được tổ chức định kỳ, quản lý theo trường hợp cụ thể với sự giúp đỡ của xã hội.
+ Trở lại nơi làm việc, học sinh quay trở lại trường học.
+ Đặt kế hoạch chỉ tiêu cụ thể từng giai đoạn của cuộc sống.
G - CÔNG TÁC QUẢN LÝ - ĐIỀU CHỈNH - GIÁM SÁT HÀNH VI ĐỐI TƯỢNG CAI NGHIỆN:
Việc phân cấp cơ cấu tổ chức và lịch sinh hoạt thường ngày là một dạng kỷ luật và nó tạo ra cho người nghiện cảm giác ổn định. CUỘC SỐNG ĐỐI TƯỢNG PHẢI ĐƯỢC ĐI VÀO KHUÔN KHỔ VÀ CÓ KẾ HOẠCH CỤ THỂ ngược lại hẳn với cuộc sống trước kia của đối tượng ngoài xã hội đầy rẫy rối loạn, thiếu ý thức – một lối sống điển hình của người nghiện.
Các hoạt động này khuyến khích việc đặt kế hoạch cho sự ổn định lâu dài. Tuy nhiên, những điều này không đơn giản và khó thực hiện. Khi người nghiện đã lệ thuộc vào ma túy thì khả năng nhận thức cuộc sống của đối tượng cũng bị hạn chế, do các thói quen xấu có liên quan đến việc sử dụng ma tuý. Đối tượng không tự hành động như một người bình thường mà phải giúp đối tượng từng bước đạt được dần những thành công nhỏ trong quá trình phục hồi.
Tóm lại, môi trường trị liệu cộng đồng là một môi trường điều trị tích cực, năng động chứ không phải là một môi trường tĩnh. Những thay đổi có ý nghĩa mà người nghiện đạt được chính là kết quả của trạng thái đấu tranh tích cực bên trong bản thân người nghiện với sự giúp đỡ của tập thể nhằm loại bỏ những yếu tố làm suy yếu ý chí con người, những yếu tố thường được người nghiện sử dụng để bào chữa cho thất bại của mình.
Bằng cách loại bỏ những yếu này, chúng ta còn có thể khiến cho đối tượng có được những hành vi phù hợp. Nếu chúng ta thành công trong việc thu hút sự tham gia tích cực của người cai nghiện vào chương trình điều trị, đối tượng sẽ có nhiều cơ hội hơn để phục hồi và lấy lại sự tự tin cho bản thân mình.
Để đạt được các mục tiêu trên công tác quản lý – điều chỉnh – giám sát hành vi đối tượng là vô cùng cần thiết.
Sau đây là một số điểm cần áp dụng :
style="color:#006400;">I/ NGUYÊN TẮC: Đối tượng phải luôn luôn đặt vấn đề với tự chính mình :
_ Cách thức nào để tạo hiệu quả trong cuộc sống.
_ Đặt mình vào địa vị người khác.
_ Điều gì sẽ đến khi suy nghĩ và hành động như thế này?
_ Kiểm soát tình cảm- suy nghĩ- làm chủ bản thân.
II/ SINH HOẠT NHÓM: nhóm đối kháng, nhóm đặc biệt… nhằm :
_ Đối diện với sự thật.
_ Chấp nhận thử thách.
_ Bày tỏ sự đồng tình hoặc không đồng tình.
_ Giải toả nỗi bực dọc theo cách thức đối thoại trong hoà bình.
* Môi trường sống của cộng đồng.
* Sự tiến bộ của đối tượng.
III/ CÁC LOẠI HỌP HÀNH, SINH HOẠT KHÁC:
_ Họp giao ban chung là rất quan trọng.
_ Họp gia đình, phát hiện nguy cơ, tiến hành kiểm điểm, giải quyết vấn đề.
_ Thực hiện các biện pháp điều trị không dùng thuốc là rất quan trọng.
_ Tư vấn – Liệu pháp tâm lý – Liệu pháp giáo dục – Huấn nghiệp trị liệu – Lao động trị liệu và các hình thức trị liệu khác.
IV/ NÓI CHUYỆN VỚI NHỮNG NGƯỜI CÓ THIỆN CHÍ GIÚP ĐỠ MÌNH.
V/ KIỂM ĐIỂM - KHIỂN TRÁCH: Làm rõ các vi phạm và biện pháp giải quyết.
VI/ TÁC DỤNG CỦA VIỆC KHEN THƯỞNG:
_ Làm chuyển biến tích cực sự tiến bộ của đối tượng.
Tất cả đối tượng điều trị gương mẫu đều được biểu dương – khen thưởng bất kể họ có xuất phát điểm như thế nào.
VII. NHỮNG BIỆN PHÁP ĐIỀU CHỈNH NHẬN THỨC – HÀNH VI – NHÂN CÁCH ĐỐI TƯỢNG:
Những biện pháp điều chỉnh nhận thức – hành vi – nhân cách trong môi trường trị liệu cộng đồng như kiểm điểm, phê bình, giao ban buổi sáng, nhóm đối kháng, họp gia đình hay họp chung v.v… được xây dựng nhằm sửa đổi những hành vi vi phạm những quy tắc mà cộng đồng đề ra. Việc tuân thủ nghiêm ngặt những quy định của cộng đồng hay những quy tắc cốt yếu là điều hết sức quan trọng trong việc duy trì sự lành mạnh và sự an toàn của môi trường điều trị.
Những biện pháp điều chỉnh nhận thức – hành vi – nhân cách nhằm mục đích ngăn chặn, trừng phạt những hành động làm xói mòn tập quán, sự an toàn và tính lành mạnh của môi trường. Việc xử lý các vi phạm những quy tắc cơ bản - tạo ra cảm giác an toàn của cộng đồng.
Tuy nhiên, nếu những biện pháp này bị lạm dụng sẽ gây ra những kết quả trái ngược. Nếu tổ chức môi trường trị liệu cộng đồng thiếu chuẩn mực và thiếu tinh thần trách nhiệm trong việc áp dụng những biện pháp này thì chúng trở nên có hại nhiều hơn có lợi. Vấn đề sử dụng biện pháp nào với mức độ vi phạm như thế nào được quyết định bởi mức độ điều chỉnh hành vi từ thấp đến cao.
Biện pháp kiểm điểm và trao đổi (tư vấn trực tiếp) được áp dụng cho những hành vi nhẹ. Đối với những môi trường trị liệu được tổ chức tốt thì ít khi phải áp dụng những biện pháp mạnh.
Việc phải tăng cường sử dụng những biện pháp mạnh là dấu hiệu cho thấy môi trường điều trị đó đang có nguy cơ không được tổ chức tốt, do đó phải xem xét lại trách nhiệm của các thành viên cộng đồng đối với những quy tắc và chuẩn mực của cộng đồng cũng như nhận thức của những người quản lý.
Những biện pháp điều chỉnh hành vi có hiệu quả nếu được sử dụng đúng sẽ làm tăng trách nhiệm của thành viên đối với việc tuân thủ các quy tắc mà cộng đồng đề ra. Khi một đối tượng bị gọi lên kiểm điểm trong một lần giao ban buổi sáng hay bị khiển trách trước tập thể để những thành viên khác trong cộng đồng phê bình sửa chữa hành vi không đúng của đối tượng, thì chính đối tượng vừa nói chuyện với cộng đồng và vừa chính với bản thân mình.
Trong quá trình áp dụng những biện pháp này điều căn bản là phải đảm bảo chỉ lên án những hành vi sai trái chứ không cố gắng đánh vào lòng tự trọng của đối tượng. Do vậy trong các buổi giao ban chỉ nên chú trọng vào phân tích sự vi phạm của đối tượng và ảnh hưởng của nó tới bản thân đối tượng cũng như tới những người khác. Điều này được thể hiện rõ ở cảm giác biết ơn của đối tượng đối với sự quan tâm và tình thương của các thành viên khác dành cho đối tượng, thông qua việc giúp đỡ anh ta sửa đổi những thái độ, hành vi không đúng.
Việc kiểm điểm trong các buổi giao ban buổi sáng nhìn chung đã giải quyết được sự vi phạm quy tắc của các học viên. Khi những quy tắc này bảo đảm, việc học tập cũng trở nên thuận lợi và đạt kết quả tốt. Nếu một học viên đã từng bị khiển trách vì đến muộn tại giao ban buổi sáng thì đối tượng thường ít khi lặp lại hành vi đó lần nữa. Bên cạnh những kiến thức mà họ nhận được từ bài giảng, họ còn nhận thức thêm được nhiều điều từ chính bản thân mình.
H - NHỮNG NGUYÊN TẮC CƠ BẢN ĐỂ VIỆC ĐIỀU TRỊ - PHỤC HỒI CÓ HIỆU QUẢ:
I/ Phải có một sự điều trị khoa học, tổng hợp, linh động, kịp thời và xuyên suốt:
Việc áp dụng những biện pháp điều trị tổng hợp là hết sức quan trọng trong công tác cai nghiện phục hồi. Không có mô hình cai nghiện chung nào cho đối tượng cai nghiện ma túy mà chỉ có những nguyên tắc cơ bản, mô hình tốt với người này chưa hẳn tốt với người khác.
II/ CÁC DỊCH VỤ ĐIỀU TRỊ PHẢI LUÔN SẴN SÀNG:
Người nghiện luôn sẵn sàng nhận sự giúp đỡ khi đã suy sụp nhưng đến khi nào anh ta đến giai đoạn suy sụp thì ta không đoán trước được, vì vậy “ sự giúp đỡ” luôn luôn phải sẵn sàng vào những thời điểm mang tính quyết định – đó là khi anh ta tự nguyện đến điều trị cai nghiện. Những thủ tục phức tạp trong quá trình tiếp nhận đối tượng đến tham gia điều trị có thể khiến chúng ta bỏ sót những đối tượng đang cần sự giúp đỡ.
III/ ĐIỀU TRỊ CAI NGHIỆN CHỈ CÓ HIỆU QUẢ:
Khi chúng ta đáp ứng được những nhu cầu phức tạp của đối tượng trong quá trình phục hồi. Để việc điều trị có hiệu quả phải xác định được các vấn đề liên quan đến khía cạnh, thái độ, hành vi, tâm tư tình cảm, khía cạnh đạo đức, yếu tố nghề nghiệp và quan hệ xã hội của đối tượng bên cạnh tiền sử lạm dụng ma tuý của anh ta.
Một chương trình điều trị phục hồi toàn diện phải bao gồm những hướng dẫn hoặc sự can thiệp đáp ứng được tính chất phức tạp của người nghiện ma tuý bao gồm cả những hoạt động chuẩn bị cho đối tượng tái hoà nhập cộng đồng và trang bị cho đối tượng những kỷ năng phòng chống tái nghiện..
IV/ MỘT KẾ HOẠCH CAI NGHIỆN CỦA CÁ NHÂN CẦN PHẢI ĐƯỢC XÂY DỰNG, ĐƯỢC ĐÁNH GIÁ THEO TỪNG THỜI KỲ VÀ ĐƯỢC SỬA ĐỔI KHI CẦN THIẾT:
Để đảm bảo rằng kế hoạch đó luôn phù hợp với những nhu cầu thay đổi của đối tượng. Một kế hoạch điều trị cai nghiện cũng như là một bản đồ hướng dẫn hành trình của đối tượng đi đến phục hồi, trong đó có quy định đến những điểm mốc cho từng giai đoạn và đích cuối cùng của quá trình điều trị. Kế hoạch này cho chúng ta xác định được mục tiêu đề ra và đánh giá được những gì chúng ta đã đạt được hoặc những thất bại và những thiếu sót được sửa chữa và xác định những lĩnh vực mới cần phải được củng cố cho đối tượng của chúng ta.
V/ DUY TRÌ VIỆC ĐIỀU TRỊ TRONG MỘT THỜI GIAN ĐỦ DÀI MỚI CÓ THỂ ĐẢM BẢO HIỆU QUẢ CAI NGHIỆN:
Khoản thời gian thích hợp với từng cá nhân trong việc duy trì cai nghiện phụ thuộc vào những khó khăn và nhu cầu của cá nhân đó. Nghiên cứu chỉ ra rằng đối với hầu hết đối tượng thời gian cần thiết để tạo ra những tiến bộ có ý nghĩa trong cai nghiện là khoảng 3 tháng (Day top ).
Sau khi đạt đến ngưỡng này những biện pháp điều trị bổ sung có thể được áp dụng để đạt được những bước tiến xa hơn nhằm tiến đến phục hồi. Những điều trên chỉ đúng khi đối tượng được cung cấp đầy đủ các dịch vụ cai nghiện. Điều quan trọng là phải cũng cố được quyết tâm của đối tượng không cho họ rời bỏ điều trị một cách quá sớm. Thời gian cai nghiện lý tưởng trung bình khoảng hai năm, tối thiểu là 6 tháng.
VI/ CÁC BIỆN PHÁP ĐIỀU TRỊ KHÔNG DÙNG THUỐC – LIỆU PHÁP CÓ HIỆU QUẢ TRONG CAI NGHIỆN – PHỤC HỒI:
Những đối tượng cai nghiện ma tuý có những cơ hội trong điều trị để thảo luận về những vấn đề liên quan đến động cơ điều trị, xây dựng kỹ năng xã hội và thói quen chống lại việc sử dụng ma tuý, học tập những hành vi mới, nhận thức được khó khăn và có biện pháp khắc phục hữu hiệu. Trị liệu hành vi và trao đổi, thảo luận giúp nâng cao mối quan hệ giữa người với đối tượng trong gia đình và trong cộng đồng.
Trao đổi, thảo luận là phương pháp quan trọng trong điều trị, nó giúp cho đối tượng đi từ quá trình học tập đến thích nghi với môi trường điều trị cũng như thích nghi với việc phải đương đầu với những khó khăn tồn tại khi quay trở lại gia đình hoặc cộng đồng, phòng chống tái nghiện.
VII/ TIẾN HÀNH SONG SONG CỘNG ĐỒNG TRỊ LIỆU KẾT HỢP VỚI ĐIỀU TRỊ BỆNH TÂM THẦN:
Đối tượng cai nghiện thường có những rối loạn tâm thần kèm theo, tùy theo mức độ nặng nhẹ của bệnh lý tâm thần - phương pháp cộng đồng trị liệu phải linh động áp dụng cho đối tượng với những mức độ khác nhau.
VIII/ CẮT CƠN NGHIÊN MA TÚY KHÔNG PHẢI LÀ CAI NGHIỆN MA TÚY MÀ ĐÓ CHỈ LÀ GIAI ĐOẠN CHUẨN BỊ CHO MỘT QUÁ TRÌNH CAI NGHIỆN – PHỤC HỒI LÂU DÀI:
Không có một biện pháp điều trị đơn thuần (thuốc, châm cứu, bấm huyệt, …) nào có thể chữa được bệnh nghiện ma túy mà đòi hỏi phải có những biện pháp điều trị tổng hợp, đồng bộ lâu dài thông qua các liệu pháp không dùng thuốc như:
- Tư vấn.
- Liệu pháp tâm lý.
- Liệu pháp giáo dục.
- Liệu pháp xã hội.
Để nhằm chuyển đổi nhận thức, hành vi, nhân cách, giải quyết các chấn thương tâm lý, mâu thuẫn nội tâm của các đối tượng.
IX/ ĐIỀU TRỊ CAI NGHIỆN KHÔNG PHẢI TỰ NGUYỆN MỚI ĐẠT ĐƯỢC KẾT QUẢ:
(Hai phần này coi lại bài: “Những nguyên tắc cơ bản trong cai nghiện phục hồi)
Cho dù một người đến cai nghiện là do tự nguyện hay là do gia đình hoặc các cơ quan chức năng đưa vào, đối tượng đó cũng phải được giáo dục để họ đến với động cơ đúng đắn là cai nghiện.
Thông thường, ngay cả đối với những người cai nghiện tình nguyện, thì cũng có những nguyên nhân bên trong hay bên ngoài buộc họ phải ẩn náu trong các Trung Tâm cai nghiện. Điều trị cai nghiện tự nguyện hay ép buộc không quan trọng bằng trên thực tế đối tượng có được cơ hội để tham gia điều trị trong một môi trường điều trị lành mạnh hay không.
Với nhóm bị ép buộc họ cũng nhận được những dịch vụ săn sóc, tư vấn, giáo dục, giúp đỡ. Tuy nhiên việc chuyển đổi nhận thức của họ lâu hơn và khó khăn hơn.
X/ CÁC CHƯƠNG TRÌNH CAI NGHIỆN NÊN CUNG CẤP ĐÁNH GIÁ VỀ HIV/ AIDS, VIÊM GAN SIÊU VI B VÀ C, BỆNH LAO VÀ NHỮNG BỆNH TẬT DỄ LÂY LAN KHÁC, HƯỚNG DẪN GIÚP ĐỠ ĐỐI TƯỢNG HẠN CHẾ HOẶC THAY ĐỔI NHỮNG HÀNH VI CÓ NGUY CƠ LÂY LAN:
Hướng dẫn thảo luận với từng cá nhân và theo nhóm có hiệu quả giúp các đối tượng học được cách làm như thế nào để tránh được những hành vi có nguy cơ cao. Việc hướng dẫn cũng có thể giúp cho những người đã bị nhiễm bệnh có thể tự chăm sóc được bản thân họ tốt hơn.
XI/ SỰ PHỤC HỒI CỦA NHỮNG NGƯỜI NGHIỆN CÓ THỂ PHẢI MẤT THỜI GIAN DÀI VÀ YÊU CẦU VIỆC THAM GIA ĐIỀU TRỊ MÔT CÁCH THƯỜNG XUYÊN:
Người nghiện ma tuý thường ở tình trạng tái phát kinh niên và đói ma túy trường diễn. Cũng tương tự như đối với những loại bệnh kinh niên khác, việc tái sử dụng ma tuý có thể xảy ra trong hoặc sau một quá trình cai nghiện thành công. Khi một đối tượng trở lại sử dụng ma tuý không có nghĩa rằng anh ta đã không học được gì từ chương trình điều trị mà thực ra là anh ta đã thất bại trong việc học đủ để giúp anh ta hoàn toàn tránh khỏi việc sử dụng ma tuý.
Quá trình cai nghiện phải kéo dài và gồm nhiều giai đoạn điều trị khác nhau để đạt được mục tiêu dài hạn là từ bỏ ma tuý và phục hồi đầy đủ các chức năng. Chính những người cai nghiện thành công nếu họ tham gia hỗ trợ các chương trình cai nghiện và quản lý sau cai thường giúp cho những đối tượng khác duy trì việc từ bỏ ma tuý.
XII/ CAM KẾT CỦA GIA ĐÌNH NGƯỜI NGHIỆN NÊN ĐƯỢC XEM LÀ MỘT PHẦN CỦA QUÁ TRÌNH ĐIỀU TRỊ – PHỤC HỒI:
Hầu hết những đối tượng, đặc biệt là những người vị thành niên đều trở về gia đình sau khi họ rời khỏi Trung tâm cai nghiện. Gia đình thường là chổ dựa vững chắc giúp cho con cái họ yên tâm cai nghiện. Khi các gia đình không được cung cấp thông tin đầy đủ về vấn đề cai nghiện ma tuý và mục tiêu của chương trình điều trị - phục hồi thì họ sẽ dễ bị thuyết phục bởi những lý do của đối tượng đưa ra nhằm mục đích sớm rời bỏ chương trình điều trị.
Chính vì vậy các gia đình nên được hướng dẫn về nội quy và nguyên tắc của cơ sở điều trị, được giáo dục về triết lý và phương pháp cơ bản của cai nghiện. Cán bộ điều trị có thể giúp đỡ tư vấn cho gia đình đối tượng để giải quyết một số khó khăn tồn tại không để nó ảnh hưởng đến việc điều trị của đối tượng.
I - HOẠT ĐỘNG TRỊ LIỆU- HUẤN NGHIỆP TRỊ LIỆU- LAO ĐỘNG TRỊ LIỆU:
Hoạt động trị liệu là khoa học và nghệ thuật hướng dẫn sự đáp ứng của người bệnh với những hoạt động chọn lựa nhằm cải tiến sức khoẻ, lượng giá thái độ điều trị hay tập luyện về thể chất hoặc tâm trí – Hoạt động trị liệu bao gồm các loại Hoạt động sinh hoạt hàng ngày – Hoạt động sáng tạo nghệ thuật – Hoạt động giáo dục và trí tuệ – Hoạt động giải trí …
Huấn nghiệp và lao động trị liệu phải coi trọng cả hai mặt chân tay lẫn trí tuệ .
Cộng đồng trị liệu coi hoạt động trị liệu, huấn nghiệp trị liệu và lao động trị liệu là yếu tố quan trọng giúp đối tượng phục hồi nhanh chóng tình trạng nghiện. Các yếu tố trên có liên quan đến nhận thức của một người về vai trò của đối tượng trong cộng đồng. Một người khi biết rằng mình là thành viên có ích cho xã hội thì tự tin và tự trọng hơn, ít dính líu tới những hành vi sai trái.
Điều này giúp cho chúng ta hiểu được vai trò của lao động trong đời sống xã hội của con người cũng như trong quá trình phục hồi của đối tượng được điều trị tại môi trường cộng đồng. Tất cả mọi thành viên đều đóng góp sức mình vào công việc hàng ngày nhằm duy trì chương trình điều trị, duy trì cơ sở vật chất và hoạt động của cộng đồng.
Cộng đồng trị liệu là môi trường được tổ chức theo một cơ cấu chặt chẽ dựa trên nguyên lý trách nhiệm tăng dần do các thành viên của cộng đồng đảm nhiệm, đối tượng phải có nhận thức đúng đắn về tầm quan trọng hoạt động hàng ngày. Cơ cấu tổ chức này đảm bảo công việc hoàn thành đúng lúc, dưới sự giám sát chặt chẽ.
Huấn nghiệp và lao động trị liệu của cộng đồng là một hệ thống phân công rất khoa học. Ngoài việc cộng đồng có thể tự sản tự tiêu bằng cách tận dụng được đối đa nguồn nhân lực dồi dào của cộng đồng, cơ cấu này còn cho phép tập trung vào một số yếu tố khoa học trong việc thực hiện một chương trình điều trị nhằm phục hồi hành vi nhân cách, tăng lòng tự tin, tăng tính tự trọng và ý thức tổ chức kỹ luật trong lao động. Hệ thống này khuyến khích các thành viên phấn đấu để đạt được những vị trí nhất định trong cộng đồng, khuyến khích tinh thần tự lập …
Vì những lý do trên, những người quản lý phải quan tâm đến việc xây dựng một lịch hoạt động – huấn nghiệp và lao động chi tiết cho việc thực hiện các chương trình hoạt động trong ngày. Người quản lý phải giám sát chặt chẽ thái độ và hành vi của thành viên trong cộng đồng.
Để đạt được mục đích cộng đồng đặt ra, cần chú trọng vào việc giúp đỡ đối tượng hiểu thêm về chính bản thân mình, hiểu được ưu điểm, nhược điểm của bản thân ví dụ như cảm giác tự ti trong một hoàn cảnh xã hội nào đó.
Giả sử, một người được giao một công việc đòi hỏi phải có năng lực - trình độ. Việc này khiến cho đối tượng phải lo lắng. Để có thể giúp đối tượng thực hiện phải khuyến khích đối tượng chấp nhận sự thử thách của công việc. Muốn giao cho đối tượng một công việc ta phải cân nhắc kỹ thái độ, hành vi và đặc biệt là khả năng chấp nhận thử thách của đối tượng.
Lao động trị liệu là một trong những biện pháp trị liệu cho nên ở một số chương trình điều trị sẽ bị thất bại nếu sử dụng đối tượng điều trị như một dạng công nhân rẽ mạt cho sản xuất.
Những đối tượng tích cực trong công việc và có thái độ đúng đắn đối với lao động thường có xu hướng coi trọng công việc mà họ đang làm và vị trí của trong công việc. Đối tượng phải có thái độ và hành vi đúng với quá trình làm việc chứ không chỉ đơn thuần làm việc tốt là được. Việc luân chuyển thay đổi công việc diễn ra thường xuyên trong cộng đồng cho phép các đối tượng có cơ hội tiếp xúc với nhiều loại vi trí công việc trong môi trường.
Từ những lý do trên đối tượng phải:
+ Tìm hiểu về chính bản thân mình
+ Điều chỉnh thái độ và hành vi cho đúng.
+ Khi đối tượng lao động tích cực sẽ có một uy tín trong cộng đồng, cho nên những chương trình huấn nghiệp trị liệu – lao động trị liệu thường đạt tỷ lệ thành công cao với thời gian ngắn và chi phí thấp.
Chương trình huấn nghiệp trị liệu – lao động trị liệu thường không áp dụng cho những thành viên mới của cộng đồng, những thành viên mới cần phải có thời gian để điều chỉnh thái độ, nhận thức hành vi nhân cách trước khi được tham gia huấn nghiệp và lao động trị liệu.
J - LIỆU PHÁP GIÁO DỤC TÂM LÝ - XÃ HỘI CHO NGƯỜI NGHIỆN MA TÚY :
Vì người nghiện ma túy bị rối loạn tâm sinh lý, rối loạn nhận thức, đánh mất lòng tự trọng (xem phần I) do đó giáo dục trị liệu nhằm gọt dũa hành vi điều chỉnh nhận thức và nhân cách là vô cùng quan trọng. Đối tượng phải được giáo dục những suy nghĩ lành mạnh – làm chủ được bản thân khi gặp tình huống xấu và nhận thức được chân giá trị sống để có thể đối phó và định hướng cho chính bản thân .
I. NHỮNG NÉT ĐẠI CƯƠNG:
+ Môi trường cộng đồng trị liệu là một môi trường học tập tương tự xã hội.
+ Học tập thông qua thử thách và hành động.
+ Học tập thông qua những điều kiện sống phản ảnh thế giới thực bên ngoài và nội tâm đối tượng.
+ Học tập thông qua việc cởi mở và bày tỏ công khai cảm xúc của mình.
II. PHƯƠNG THỨC – MỤC TIÊU – VÀ MÔI TRƯỜNG GIÁO DỤC :
+ Xây dựng nhiều loại hình điều trị cá nhân và điều trị nhóm.
+ Nội dung sinh hoạt bao gồm nhiều mặt của cộng đồng ( cách thức dọn dẹp giừơng chiếu, giữ gìn tủ đựng sách, ăn mặc, giao tiếp, bày tỏ sự quan tâm đến người khác ), bộc lộ các suy tư vướng mắc của mình.
+ Tạo bầu không khí quan tâm, tôn trọng và chấp nhận những thử thách của môi trường.
+ Học tập và thực hành tâm năng dưỡng sinh nhằm trợ giúp việc nâng cao nhận thức ( tư duy tích cực – làm chủ bản thân và hiểu các giá trị sống …… ).
+ Biểu tượng, nghi lễ và cách thức tiến hành công việc.
III. PHÁT HUY ĐỘNG LỰC TÍCH CỰC CỦA NHÓM ĐỒNG ĐẲNG.
+ Cán bộ lãnh đạo được đào tạo sâu về cộng đồng trị liệu.
+ Giáo dục về cộng đồng trị liệu cho các đối tượng.
+ Những nhân viên chuyên nghiêp được đào tạo về trị liệu cộng đồng : các bác sĩ, nhà giáo dục, nhà quản lý, nhà hướng nghiệp,…
+ Cần chia sẽ hệ thống niềm tin và gía trị cho các thành viên của cộng đồng.
+ Mô hình điều trị mang tính thực hành : học đi đôi với hành.
Tất cả các động lực tích cực trên phải được đưa ra những quy định, quy tắc xã hội – nguyên tắc tổ chức bộ máy.
IV. CÁC BIỆN PHÁP GIẢI TỎA ẤM ỨC, HÀN GẮN, XOA DỊU VẾT THƯƠNG:
Những biện pháp điều chỉnh hành vi chỉ là bước đầu trong quá trình kiểm soát, quản lý hành vi của thành viên cộng đồng. Hiệu quả của những biện pháp này hoàn toàn mang tính tạm thời và dựa chủ yếu vào những tập quán quy tắc cộng đồng xây dựng. Nhằm đạt được sự ổn định trong việc thay đổi hành vi cần phải chú ý phân tích nguyên nhân sâu xa để xây dựng mối liên hệ cần thiết giữa giá trị của hành vi với mục tiêu của lối sống đúng mực.
_ Những biện pháp điều chỉnh hành vi khiến cho đối tượng có thể có một cuộc sống bình thường.
_ Còn những biện pháp giải toả ấm ức, hàn gắn, xoa dịu vết thương giúp cho đối tượng có được nhận thức sâu sắc hơn về bản thân mình.
Hai biện pháp này bổ sung, hổ trợ lẫn nhau. Việc quá chú trọng vào một biện pháp cụ thể nào đó cũng không cho kết quả tốt hơn là tiến hành cả hai biện pháp song song hổ trợ lẫn nhau. Nói một cách khác, nếu như chúng ta chỉ áp dụng các biện pháp điều chỉnh hành vi một cách đơn thuần, thì các đối tượng sẽ cư xử không khác gì người máy. Họ sẽ có hành vi đúng trong môi trường cuộc sống tập thể, nhưng những hành vi đó sẽ mất khi họ rời khỏi môi trường điều trị.
V. TƯ VẤN TRONG MÔI TRƯỜNG TRỊ LIỆU CỘNG ĐỒNG:
Tư vấn cho nhóm và cá nhân đều đem lại cho đối tượng nhớ - hiểu biết và đánh giá được quá khứ, tiền sử cá nhân có liên quan đến việc sử dụng ma túy của mình. Việc một ngừơi nghiện ma túy phủ nhận sự thật sẽ càng nhiều tuỳ theo bề dày của quá trình sử dụng ma túy.
Xóa tan sự phủ nhận này cũng đồng nghĩa với việc bắt đối tượng phải đối đầu với sự thật của cuộc đời mà bấy lâu nay đối tượng vẫn thường né tránh. Một phần của sự phủ nhận thể hiện ở việc đối tượng thường biện minh hay hợp lý hóa các thất bại của mình trong việc từ bỏ ma túy.
Việc tháo gở cho đối tượng những vướng mắc loại này cũng tương tự như khi chúng ta bóc vỏ hành từng lớp, một đối tượng từng bước hiểu rõ sai lầm và bổn phận của cá nhân hơn. Biện pháp tư vấn điển hình được áp dụng trong môi trường cộng đồng trị liệu là biện pháp đối diện trực tiếp, nó thử thách niềm tin và trách nhiệm cá nhân của mỗi người nghiện.
Để đạt các mục tiêu trên – cần thành lập trong cộng đồng các loại nhóm với vai trò khác nhau :
*Nhóm định hướng, nhóm điều tra, nhóm mở rộng, nhóm marathon và nhóm đối kháng.
Môi trường cộng đồng trị liệu đã xây dựng một số liệu pháp nhóm từ đơn giản đến phức tạp nhằm nâng cao chất lượng của việc điều trị cai nghiện. Mỗi loại nhóm nhằm giải quyết một khía cạnh khác nhau. Có những mục tiêu nhất định mà người cai nghiện buộc phải đạt được trong quá trình điều trị cai nghiện và phải tham gia sinh hoạt.
VI. TRANG BỊ BẢN LĨNH VÀ KỸ NĂNG SỐNG:
1/ Tư duy tích cực:
Khi ta làm những gì - cảm nhận những gì cũng bắt đầu từ một suy nghĩ và đều nhận sau đó mọi hệ quả của nó tác động vào bản thân và môi trường, mối quan hệ chung quanh.
Chúng ta có 4 loại suy nghĩ chính sau đây:
Suy nghĩ tích cực: Suy nghĩ mang lại ích lợi cho chính bản thân bạn và cho những người khác. Đó là những suy nghĩ về sự chấp nhận, hòa bình, lạc quan, khoan dung,...Suy nghĩ tích cực là thấy một chiếc ly “đầy nửa ly” thay vì “vơi nửa ly”; nghĩa là thấy cái gì mà bạn có và tập trung vào đó thay vì cảm thấy thất vọng về những cái mà bạn không có. Suy nghĩ tích cực giúp bạn hạnh phúc hơn nhiều trong cuộc sống.
Suy nghĩ tích cực giúp ta có hành động tốt. Hành động này tác động vào lòng tự tin, tính tự trọng và ổn định cho bản thân đồng thời tác động với môi trường và mối quan hệ quanh ta. Trái lại, nếu chúng ta suy nghĩ tiêu cực, ta sẽ phải trải qua những điều buồn chán, căng thẳng và chính ta sẽ là người chịu đựng.
Nếu ta thay thế những suy nghĩ tiêu cực bằng suy nghĩ tích cực ta sẽ có những niềm vui mới và nhiều thành công hơn.
Sức mạnh và hiệu quả của ý nghĩ: giúp đối tượng
- Có trách nhiệm về những ý nghĩ của mình.
- Ý nghĩ có sức mạnh rất lớn, tạo nên cảm xúc dẫn tới hành động.
- Sự lặp đi lặp lại thường xuyên của các ý nghĩ tích cực sẽ tạo niềm tin và thái độ rõ ràng.
- Các ý nghĩ giống như những hạt giống gieo trồng trong tâm trí. Càng đầu tư càng thêm nhiều sức mạnh cho ý tưởng đó.
- Các ý nghĩ tích cực cho ta nghị lực và sức mạnh.
- Các ý nghĩ tiêu cực khiến ta đánh mất sức mạnh, khiến ta mệt mỏi và kiệt quệ.
- Cần mất thời gian để thay đổi các tư duy cũ. Hãy kiên nhẫn với chính mình.
2/ Tự kiểm soát làm chủ bản thân:
+ Người nghiện ma tuý vốn rối loạn tâm sinh lý nên rất dễ bị lôi cuốn, kích động trước một vấn đề gì, đó là một trong những cái cớ để họ trở lại với việc tái sử dụng ma tuý.
+ Bằng phương pháp tư duy tích cực đối tượng có thể điều chỉnh được những hành động suy nghĩ của chính mình bằng sự tự kiểm soát làm chủ bản thân.
Hai yêu cầu chủ yếu của tự kiểm soát làm chủ bản thân là:
- Tinh thần khách quan.
- Bình tĩnh đánh giá sự việc và cách giải quyết.
Tinh thần thần khách quan làm đối tượng nhìn nhận rõ hơn sự việc và con người của mình không làm sai lạc nhận thức và phán xét của mình.
Từ những dữ kiện có được, đối tượng phải bình tĩnh đánh giá lại tình huống, sự việc một cách có tình có lý và từ đó vạch ra hướng giải quyết vấn đề.
Để giáo dục người nghiện ma tuý, phải thực hiện việc này một cách thường xuyên cho họ tự đánh giá và trình bày cách giải quyết và cách thực hiện.
Động tác này được lập đi lập lại để trở thành một thói quen tốt.
Để đạt được hai yêu cầu trên đối tượng cần phải tập các đức tính sau:
Trách nhiệm : Khi đã quyết định và hành động đối tượng phải dũng cảm chấp nhận những hậu quả, việc làm của mình, không đổ lỗi nhưng cũng không phải khư khư giữ lấy ý kiến mình mà phải can đảm nhìn lại các mặt của vấn đề, phát huy những mặt tốt và cương quyết loại bỏ những cái sai, cái xấu để điều chỉnh lại quyết định và chương trình hành động.
Tinh thần tập thể : “ Gieo là gặt ”” sự hợp tác sẽ dẫn đến sự hợp tác ” sức mạnh hợp tác sẽ tạo cho công việc dễ dàng và vui vẻ . Người nghiện ma tuý bản thân sống rất chủ quan và ích kỷ do hình thành nhũng thói quen xấu, tinh thần tập thể sẽ tạo cho họ sự thoải mái, nhận thức được chân giá trị của cộng đồng, trách nhiệm vai trò của cá nhân trong tập thể.
Tự kiểm soát làm chủ bản thân là một sự tập luyện lâu dài, đối tượng phải được từng bước làm quen và tiến hành thực hiện bằng những tình huống do nhà quản lý đặt ra hoặc những công việc, vụ việc cụ thể trong đời sống cộng đồng .
Đối tượng phải được đóng góp sự giúp đỡ của nhà quản lý , của tập thể thông qua tư vấn cá nhân, tư vấn nhóm hoặc trong giao ban buổi sáng tại các trung tâm cai nghiện.
Khi đối tượng đạt được các đức tính trên họ có thể hi vọng đối phó với những nghịch cảnh , nhũng tình huống không thuận lợi.
3/ Nhận thức về những giá trị sống:
CHƯƠNG TRÌNH GIÁO DỤC NHỮNG GIÁ TRỊ SỐNG là một chương trình của nhiều nhà giáo dục trên toàn thế giới – chương trình này được sự hỗ trợ của UNESCO – Nhóm giáo dục của UNICEF và nhiều tổ chức khác. Nội dung chương trình nhằm giáo dục các giá trị về cá nhân – xã hội bao gồm các đức tính: Hợp tác – Tự do - Hạnh phúc – Trung thực – Khiêm tốn – Tình yêu – Hòa bình – Tôn trọng – Trách nhiệm – Giản dị – Khoan dung và Đoàn kết.
1) Mục đích của chương trình là:
_ Giúp đỡ các cá nhân suy nghĩ những giá trị cuộc sống – các tác động thực tế trong việc thể hiện những giá trị này khi liên hệ với chính mình, với người khác, với cộng đồng.
_ Để đối tượng hiểu sâu sắc hơn về động cơ, trách nhiệm liên quan đến những suy nghĩ - hành động của bản thân.
_ Điều chỉnh cho đối tượng nhận thức những giá trị cá nhân, xã hội về đạo đức, tinh thần, lối sống – phát triển và làm sâu sắc hơn các giá trị này.
_ Để các nhà quản lý, giáo dục thấy rõ phương pháp giáo dục là một phương pháp trị liệu quan trọng giúp đối tượng có thể hòa nhập vào cộng đồng với sự tôn trọng – tự tin và có mục đích.
2) Chương trình được xây dựng trên 3 luận điểm cơ bản là:
_ Dạy sự tôn trọng nhân phẩm cho mỗi người và mọi người,
_ Khả năng sáng tạo và học tập một cách tích cực khi có cơ hội.
_ Phát triển trong một môi trường tích cực, an toàn, có sự tôn trọng và chăm sóc lẫn nhau.
IX. XÂY DỰNG NIỀM TIN TRONG MÔI TRƯỜNG TRỊ LIỆU CỘNG ĐỒNG:
Danh ngôn ta có câu : “NIỀM TIN CHỞ ĐƯỢC NÚI ”. Xây dựng được niềm tin trong môi trường trị liệu cộng đồng là một trong những yếu tố quan trọng nhằm điều trị và phục hồi cho đối tượng cai nghiện.
* Niềm tin vào sự tồn tại của lòng tốt:
Khi chúng ta dẫn dắt đối tượng của cộng đồng quay trở về quá khứ, chính chúng ta đã giúp đối tượng đối diện với sự thật, nói ra những điều bí mật mà đối tượng dấu diếm trong lòng để tìm cách học hỏi từ những vấp váp mà đối tượng đã từng gặp phải. Mặc dù gặp bất hạnh như thế nào trong cuộc đời thì đối tượng cũng không nên đeo đẵng mãi những suy nghĩ về những điều đã xảy ra.
Chúng ta không đánh giá con người qua những việc mà đối tượng đã làm trong quá khứ mà cần thái độ trung thực để sữa chữa những sai lầm của quá khứ. Người nghiện có thể thay đổi nhưng chỉ khi anh ta thật sự mong muốn mình thay đổi. Nếu như đối tượng cố gắng nổ lực không ngừng thì nhất định cuối cùng cũng duy trì được một lối sống lành mạnh. Đó chính là điều mà trị liệu cộng đồng tin tưởng.
* Niềm tin vào khả năng hối cải và phục thiện của con người:
Có một thời gian khá dài cả xã hội đều tin chắc một điều rằng “ người nghiện thì mãi mãi sẽ là người nghiện”. Môi trường trị liệu cộng đồng đã bác bỏ điều này vì qua thực tiễn, nhiều người đã từng tham gia điều trị, đã vượt qua được sự cám dỗ của ma tuý và nay đang sống một cuộc sống lành mạnh. Không ít người trong số họ vẫn đang tiếp tục cuộc chiến chống lại nguy cơ tái nghiện. Những ai không bỏ cuộc thì nhất định cuối cùng sẽ có một cuộc sống bình thường và ổn định.
* Niềm tin vào việc giúp người khác cũng là giúp chính bản thân mình:
Một trong những phẩm chất quý báu mà đối tượng sau khi điều trị ở môi trường trị liệu cộng đồng có được là việc luôn sẵn sàng giúp đỡ những ai cần sự giúp đỡ. Khái niệm “cho” hầu như trở nên quen thuộc đối với mọi người. Đối tượng muốn duy trì một lối sống lành mạnh thì đối tượng phải biết chia sẽ những gì mà anh ta nhận được, anh ta mới là người sở hữu thật sự của chúng. Có một câu nói rất hay mô tả được hết ý nghĩa của khái niệm “cho” trong môi trường trị liệu cộng đồng : “Bạn sẽ không thể chịu đựng nổi vấn đề trừ khi bạn chia sẽ với người khác”.
* Niềm tin vào phẩm giá của con người:
Có một phẩm chất đạo đức của con người mà ta luôn luôn phải coi trọng đó chính là phẩm giá hay giá trị của con người. Khi người nghiện có niềm tự hào về phẩm giá của mình thường tích cực tham gia vào chương trình điều trị - phục hồi vì đó là biện pháp giúp họ nhanh chóng chuyển đổi thái độ và hành vi, nhằm lấy lại những gì mà họ đã mất.
Thành viên nào vốn đã có niềm tự hào về phẩm chất thì thường tỏ ra là một người tốt của cộng đồng, tuân thủ các quy tắc về trách nhiệm đối với thái độ, hành vi của mình. Duy trì được niềm tự hào về - phẩm chất trong lối sống sẽ giúp con người tránh xa ma tuý và tránh xa được cả những yếu tố tiêu cực luôn đi kèm theo nó.
X. XÂY DỰNG YẾU TỐ TINH THẦN TRONG MÔI TRƯỜNG TRỊ LIỆU CỘNG ĐỒNG:
* Trong bất cứ cuộc thảo luận nào về yếu tố tinh thần trong môi trường trị liệu cộng đồng hầu như người ta cũng dễ nói lạc sang chủ đề tôn giáo và tín ngưỡng. Nhằm tránh việc nhằm lẫn giữa yếu tố tinh thần và khái niệm tôn giáo, tinh thần trong cộng đồng trị liệu được định nghĩa là : “ bất kỳ hành động hay hoạt động nào thể hiện, phản ánh lòng tốt của con người”. Đây là một định nghĩa khái quát, nó bao gồm rất nhiều loại hoạt động của con người kể cả hoạt động tôn giáo hay những việc làm có ích giúp tăng cường nhận thức của con người.
Chương trình trị liệu cộng đồng không phải là một chương trình thuần túy nói về yếu tố tinh thần mà còn cần phải sử dụng nhiều biện pháp trị liệu khác. Yếu tố tinh thần chỉ được sử dụng với khía cạnh giúp cho quá trình thay đổi, phục hồi của người nghiện thông qua việc nhìn nhận cuộc sống dưới một góc độ khác. Điều quan trọng ở đây là sự góp phần điều trị nhằm tăng cường nhận thức cho người nghiện trong giai đoạn phục hồi.
Cuộc sống trong cộng đồng là một cuộc sống tập thể. Cuộc sống tập thể ở đây tạo ra những điều kiện cần thiết cho người nghiện ma tuý để họ có thể nhanh chóng phục hồi trong môi trường có định hướng rõ ràng về “mục đích và kết quả”. Họ cần phải biết được thế nào là hành vi đúng trước khi có thể bước vào quá trình phục hồi. Đây chính là một thử thách lớn không chỉ với họ mà còn với tất cả các nhân viên điều trị.
Sau khi đã tìm lại được chính bản thân mình, người nghiện bắt đầu quá trình học hỏi những giá trị của cuộc sống, hệ thống niềm tin trong cộng đồng, mối quan hệ xã hội, định hướng nghề nghiệp nhằm hướng tới một cuộc sống lành mạnh, không có ma tuý Sự thay đổi lớn lao trong thái độ của đối tượng ở giai đoạn này là rất đáng chú ý.
Đối tượng tỏ ra có triển vọng và trở nên có tinh thần trách nhiệm trong lao động và hành vi ứng xử. Anh ta đã có cuộc sống đời thăng trầm chìm nổi nhưng đối tượng đã biết chấp nhận sự thật, biết kiểm soát nó và tìm kiếm sự giúp đỡ khi cần thiết. Đối tượng hiểu rằng cuộc chiến chống lại sự cám dỗ của ma tuý vẫn chưa chấm dứt và vẫn còn phải rèn luyện thêm những điều đã học để có thể duy trì một cuộc sống lành mạnh lâu dài.
Một người nghiện không đơn thuần là sự phụ thuộc vào ma tuý mà còn là sự lệ thuộc vào quá khứ cùng những yếu tố xã hội đi liền với quá khứ ấy. Đối tượng phải biết có thể đốt thành tro tất cả những nổ lực bấy lâu nay nhằm đạt được sự phục hồi. Do đó phải tránh mọi mối liên quan dẫn đến quá khứ tội lỗi đó là yếu tố tiên quyết để duy trì cuộc sống lành mạnh không ma tuý.
Để duy trì được những gì mà được học, đối tượng phải biết cách chia xẽ những quan điểm – hành vi đúng đắn cho người khác. Đối tượng đã hoàn tất giai đoạn này, phải biết cách dạy lại những thành viên mới bằng chính ví dụ cuộc đời đối tượng. Vai trò của đối tượng trong cộng đồng bây giờ là dạy lại những điều mình được học. Chỉ có như vậy đối tượng mới thật sự hiểu hết ý nghĩa của mọi vấn đề đã học và có trách nhiệm hơn đối với hệ thống niềm tin trong môi trường trị liệu cộng đồng.
KẾT LUẬN
Nghiện ma túy là một bệnh mãn tính, khó chữa, có đặc tính là dễ tái nghiện. Việc cắt cơn nghiện có rất ít tác động đến việc thay đổi tình trạng sử dụng ma túy của đối tượng. Do những tổn thương về hệ thống não bộ tạo nên những rối loạn về hành vi- nhân cách của người bệnh - suy giảm khả năng xét đoán - xử lý thông tin - mất khả năng tự chủ - hình thành những thói quen xấu sau một thời gian sử dụng ma túy. Người nghiện ma túy là một người đa nhân cách.
Lạm dụng ma túy là hội chứng rối loạn toàn cơ thể bắt nguồn từ nhiều lý do khác nhau : Tâm sinh lý người bệnh - hoàn cảnh cá nhân, ảnh hưởng do gia đình và tác động của xã hội.
Việc sử dụng thuốc chỉ có một tác dụng giới hạn mà cần những biện pháp điều trị tổng hợp : Việc điều trị không chỉ nhằm vào việc cai nghiện của đối tượng mà phải giải quyết tận gốc những vấn đề liên quan đến hành vi - nhân cách, hoàn cảnh cá nhân, gia đình xã hội và động cơ đã ảnh hưởng đến việc nghiện ma túy của từng đối tượng.
Từ những lý do trên việc trị liệu cho người nghiện trong một môi trường trị liệu cộng đồng là rất cần thiết. Khác với những phương thức điều trị cổ điển, quy ước chỉ gồm thầy thuốc và bệnh nhân, trị liệu cộng đồng đã huy động được toàn bộ những nguồn nhân lực là bệnh nhân - thân nhân bệnh nhân - tập thể người bệnh cũng như toàn bộ nhân viên Trung Tâm tập trung vào mục đích điều trị cho mỗi bệnh nhân, tạo nên một sức mạnh tổng hợp.
Với thời gian điều trị dài và những biện pháp đúng đắn nhằm gọt dũa, phục hồi hành vi - nhân cách, tạo cho người cai nghiện những nhận thức đúng đắn, hình thành những thói quen, nếp sống tốt để khi trở về với xã hội họ được trang bị bản lĩnh sống với lòng tự tin và sự tự trọng. Họ sẽ từng bước tiến lên trong cuộc sống với sự hỗ trợ của toàn xã hội.