VAI TRÒ TƯ VẤN - TÂM LÝ TRỊ LIỆU – QUẢN LÝ CA TRONG CAI NGHIỆN - PHỤC HỒI
(Trung tâm Điều dưỡng & Cai nghiện Ma túy Thanh Đa biên soạn)
A. VAI TRÒ CÔNG TÁC TƯ VẤN VÀ TRỊ LIỆU TÂM LÝ TRONG CAI NGHIỆN – PHỤC HỒI CHO NGƯỜI NGHIỆN MA TÚY:
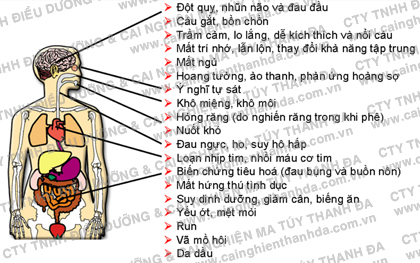
Việc phòng chữa bệnh nghiện ma túy điều trị phục hồi cho đối tượng cai nghiện liên quan đến nhiều chuyên ngành . Việc sử dụng ma túy đã phát sinh những biểu hiện bệnh lý nặng nề, khó khăn trong việc điều trị, trong đó cần sự can thiệp điều chỉnh nhân cách hành vi của đối tượng nghiện ma túy và chống tái nghiện, tìm hiểu nguyên nhân và can thiệp sớm.
I. PHÒNG BỆNH:
1. SỰ CAN THIỆP CỦA TẬP THỂ VÀ GIA ĐÌNH:
Có ảnh hưởng ngăn chặn việc đối tượng sử dụng ma túy, tuy nhiên sự đam mê và tính phức tạp của các vấn đề thường dẫn sự can thiệp đến thất bại , nếu sự can thiệp quá đơn giản hoặc quá chậm. Các nỗ lực phòng bệnhtrước hết là ưu tiên cho việc giáo dục , thuyết phục. Sử dụng các báo chí hiện nay vẫn là phương tiện chính mặc dù những phương pháp này vẫn có những mặt hạn chế nhất định.
2. CÁC PHƯƠNG TIỆN BÁO CHÍ
Có quá ít trong khi các tác động trực tiếp và gián tiếp của ma túy đối với một số đối tượng lại khá mãnh liệt. Bên cạnh đó các khẩu hiệu tuyên truyền hay giáo điều, thậm chí có mặt thô thiển trong việc giáo dục. Các cách giải quyết như trên có khi lại gây hậu quả trái ngược.
Đa số các chương trình giáo dục phòng bệnh qua các phương tiện thông tin thiếu thường xuyên và liên tục cho thấy hiệu quả không tốt . Không những các chương trình này không giới hạn được việc tăng sử dụng ma túy mà có thể còn có tác động thúc đẩy bằng cách làm tăng việc thực nghiệm ma túy.
Một nghiên cứu được thực hiện trên 935 thanh niên học sinh đã cho thấy những người được theo một chương trình giáo dục phòng ngừa ma túy không chuẩn bị đầy đủ sẽ tăng kiến thức của họ về ma túy , nhưng đồng thời cũng làm tăng việc sử dụng rựơu, marijuana và LSD của họ ( Stuart, 1974 ).
Nguyên nhânsự việc này có thể gắn với sự tăng trí tò mò, với các kiến thức thu được về việc sử dụng ma túy, nhất là đối với thanh thiếu niên ở trạng thái chống đối.
3. MỘT TIẾP CẬN KIÊN TRÌ
Yêu cầu sự tham gia tích cực sáng tạo của thanh thiếu niên trái lại có thể đạt được những kết quả hơn các phương pháp truyền thống về thông tin và giáo dục phòng bệnh.
Vì những lý do trên, việc thực hiện các chương trình cần đầy đủ và công phu. Mục đích các chương trình này nhằm làm tăng lòng tự trọng và huy động sự phát triển bản thân hay đưa thanh niên tham gia các hoạt động có tổ chức, phát triển các năng lực của xã hội và bản thân đặc biệt là cac kỹ năng đặc hiệu để chống lại có hiệu quả các ảnh hưởng xấu của bạn bè.
Nhiều nghiên cứu khác nhau đã cho thấy phương pháp này có hiệu quả trong việc đề phòng nghiện ma túy khi được áp dụng ở cuối tuổi trẻ em và đầu tuổi thanh niên theo (Bagnall, 1990; Botvin và ctv, 1990; Johnson và ctv, 1990).
Việc giảng dạy các nhận thức và hành vi nhằm củng cố lòng tự tin, chống lại các áp lực của việc lôi kéo của bạn bè, làm chủ trạng thái lo sợ giao tiếp một cách có hiệu quả hơn, phát triển một mối quan hệ giữa người với người và xác định các quyền của họ kết hợp với các phương pháp như thao diễn, kiến tập, các trò chơi sắm vai và các nhiệm vụ phải thực hiện trong đời sống xã hội ; Chương trình được thực hiện do những người hướng dẫn trong một ê – kíp. Nhóm hướng dẫn này phải được đào tạo về nhận thức – trình độ nghiệp vụ. Trong trường hợp, trên 3684 thanh niên đã được giáo dục chỉ mới 60% chương trình, đã thấy một hiệu quả phòng bệnh có ý nghĩa sau ba năm đối với thuốc lá và ma túy.
Johnson và ctv. (1990) đã bổ sung công trình của nhóm ở môi trường học đường bằng các trò chơi sắm vai trong gia đình và huấn luyện bố mẹ về các kỹ xảo giao tiếp với thanh thiếu niên. Nghiên cứu theo chiều dọc của các tác giả này cho thấy hiệu quả phòng bệnh đối với thuốc lá và ma túy.
II. ĐIỀU TRỊ – PHỤC HỒI:
Điều trị nghiện ma túy là một sự tổng hợp của nhiều liệu pháp : liệu pháp sinh học, liệu pháp tâm lý (cá nhân, gia đình, nhóm). Tư vấn (cá nhân – gia đình – nhóm) và các liệu pháp y – xã hội. Thiếu sự nghiên cứu đánh giá việc tổng hợp liệu pháp khác nhau làm cho việc điều trị cai nghiện ma túy mang tính chất kinh nghiệm chủ nghĩa.
Thiếu một phương thức chiến lược cho việc điều trị dẫn đến việc đối tượng nghiện ma túy chán nản trong điều trị, thiếu quyết tâm và nghị lực – bỏ điều trị nửa chừng.
Cần phải phân biệt TƯ VẤN không phải là ĐIỀU TRỊ TÂM LÝ: (Liệu pháp Tâm lý)
1. TƯ VẤN: Là một tiến trình tương tác, một cuộc đối thoại giữa đối tượng, gia đình với nhân viên điều trị để nhằm mục tiêu :
+ Thấu hiểu tình trạng của đối tượngvà gia đình, cảm xúc, nhận thức, hành vi.
+ Qua đó thúc đẩy thành công người nghiện và gia đình tham gia việc điều trị.
TƯ VẤN giúp ta nhận thức được thực tại, nhấn mạnh vào yếu tố bình thường, từ đó sự trợ giúp phục hồi và giúp cho họ tự tìm ra con đường họ phải đi. Với định nghĩa như vậy, bất kể là ai có quan tâm đến người nghiện, thì đều làm tư vấn được.
2. ĐIỀU TRỊ TÂM LÝ nhấn mạnh vào việc mất chức năng, chú trọng vào việc phân tích để mưu sự tái thiết. Điều trị tâm lý thì giúp đỡ bệnh nhân đi tới con đường đã được định hướng trước từ những phân tích sâu xa mà có.
Nhân viên điều trị không nên nhầm lẫn Tư vấn Tâm lý với việc Điều trị Tâm lý để cho rằng mình không phải chuyên gia về tâm thần, từ chối tương tác với người nghiện.
Không có tư vấn, không bao giờ nhân viên điều trị có thể hiểu được đối tượng và giúp đỡ họ được.
SO SÁNH TƯ VẤN VÀ LIỆU PHÁP TÂM LÝ :
| TƯ VẤN |
LIỆU PHÁP TÂM LÝ |
| - Tính trực tiếp |
- Không trực tiếp |
| - Tính giáo dục |
- Gợi mở tư duy |
| - Hỗ trợ |
- Tính cấu trúc lại – Tìm kiếm sự lập lại các hành vi |
| - Tình hình và sự phát triển |
- Tác động mạnh về tâm lý |
| - Giải quyết các vấn đề |
- Phân tích |
| - Nêu ra những vấn đề về mặt nhận thức |
- Suy ngẫm về những hành vi đã qua |
| - Nhấn mạnh vào cái gì được coi là hành vi tốt và chưa tốt |
- Hướng vào vấn đề tồn tại về mặt tình cảm |
III. KỸ NĂNG TƯ VẤN CÁ NHÂN – GIA ĐÌNH - NHÓM:
1. ĐỊNH NGHĨA:
Tư vấn là một quá trình giúp đỡ một cá nhân, gia đình hoặc nhóm người giải quyết những khó khăn của họ. Hoạt động tư vấn không chỉ nhằm giúp đỡ đối tượng giải quyết vấn đề hiện tại của họ mà còn tăng cường khả năng đối phó của các đối tượng với các vấn đề trong tương lai.
2. ĐẶC ĐIỂM CỦA HOẠT ĐỘNG TƯ VẤN:
- Lấy đối tượng làm trung tâm.
- Tiếp cận đối tượng về mặt sinh học – tâm lý – xã hội.
- Tập trung tới các vấn đề hiện tại của đối tượng và gia đình: Có giới hạn thời gian.
3. MỤC TIÊU CỦA TƯ VẤN :
- Giúp đối tượng giảm bớt những xúc cảm tiêu cực trong hoàn cảnh khó khăn.
- Giúp đối tượng tăng thêm hiểu biết về bản thân họ và hoàn cảnh của họ.
- Giúp đối tượng khôi phục lại hoặc nâng cao khả năng của họ.
- Khuyến khíchhọ có các phương pháp đối phó hữu hiệu cho tương lai.
4. MỘT SỐ NGUYÊN TẮC TRONG TƯ VẤN:
4.1 TIN TƯỞNG VÀO KHẢ NĂNG CỦA ĐỐI TƯỢNG:
Mỗi một cá nhân đều có khả năng giải quyết các vấn đề của riêng mình. Đối tượng sẽ có thể giải quyết các khó khăn của họ một cách hữu hiệu hơn nếu họ nhận được sự khích lệ vàsự trợ giúp của Tư vấn viên.
4.2 KHÔNG PHÁN XÉT:
Mỗi một cá nhân là cá thể riêng biệt và khác với cá nhân khác. Mỗi người có một hệ thống giá trị, niềm tin, và kinh nghiệm của riêng mình. Tư vấn viên nên tìm hiểu nét cá biệt của từng đối tượng và không nên áp đặt hệ thống giá trị của mình lên đối tượng.
4.3 TÔN TRỌNG ĐỐI TƯỢNG:
Người tư vấn phải tôn trọng mọi đối tượng như một cá nhân với lòng tự trọng và giá trị vốn có của riêng họ. Đối tượng phải được tôn trọng, dù cho các niềm tin và giá trị của họ không được chấp nhận. Ngay cả khi đó là một phần nguyên nhân gây ra vấn đề là do họ gây nên. Chúng ta nên giúp đối tượng hiểu tác động của nhận thức đã ảnh hưởng như thế nào tới họ.
4.4 TRAO QUYỀN CHO ĐỐI TƯỢNG:
Người tư vấn không làm thay cho đối tượng nhưng phải hỗ trợ để họ tăng cường khả năng hành động của chính mình như: dạy cho họ kỹ năng giải quyết vấn đề, trợ giúp và khuyến khích đối tượng cố gắng giải quyết vấn đề của họ.
4.5 SỰ TỰ QUYẾT ĐỊNH CỦA ĐỐI TƯỢNG:
Người tư vấn nên tránh đưa ra lời khuyên mang tính áp đặt quyết định vào đối tượng. Tuy nhiên, nếu đối tượng bị loạn tâm, muốn tự tử, giết người, hoặc quá trầm nhược (nên không thể đưa ra các quyết định cho bản thân họ), thì người tư vấn phải đóng một vai trò tích cực và tham gia trực tiếp.
4.6 ĐẢM BẢO TÍNH BÍ MẬT:
Bất cứ điều gì đã đem ra thảo luận giữa người tư vấn và đối tượng trong suốt thời gian tư vấn đều không nên chia sẻ với người khác nếu không có sự đồng ý của đối tượng. Tư vấn viên có thể chỉ chia sẻ thông tin nếu tình hình nguy hiểm có thể đe doạ bản thân, đối tượng hoặc những người khác và sự chia sẻ thông tin đó có ích cho đối tượng.
5. CÁC BƯỚC HOẠT ĐỘNG CỦA CÔNG TÁC TƯ VẤN:
5.1 TIẾP XÚC BAN ĐẦU:
Lần tiếp xúc ban đầugiữa tư vấn viên và đối tượng, nhóm hoặc gia đình là thời điểm quan trọng nhằm thiết lập một bầu không khí tin tưởng và hiểu biết lẫn nhau. Buổi tiếp xúc ban đầu thường có tính chất quyết định để có buổi tiếp theo hay không.
Sau đây là một số phương pháp để xây dựng mối quan hệ tốt đẹp với đối tượng trong lần tiếp xúc ban đầu :
- Thiết lập một bầu không khí cho đối tượng có được sự tin tưởng, tự tin. Giới thiệu bản thân: tên – vị trí công tác – mục đích cuộc gặp gỡ và bản thân như một người chuyên môn có sự hiểu biết, có học thức và khả năng giúp đỡ người khác để tạo sự yên tâm tin tưởng của đối tượng.
- Không được chỉ trích mà nên tôn trọng đối tượng tạo bầu không khí thân thiện cởi mở.
- Nhận thức được những giới hạn cá nhân (trí tuệ và tình cảm) của đối tượng.
- Bình tĩnh, kiên trì kể cả với những đối tượng kiêu ngạo và không hợp tác.
- Theo dõi người đối thoại qua âm của giọng nói, biểu hiện của nét mặt, điệu bộ và cách dùng từ.
Một số phương pháp để đối tượng tin tưởng vào sự quan tâm và hiểu biết của người tư vấn:
- Để đối tượng bộc lộ về các vấn đề liên quan đến họ, họ sẽ cảm thấy dễ chịu hơn vì có người đang quan tâm.
- Lắng nghe một cách chăm chú vàcẩn thận.
- Hỏi đối tượng một cách bình tĩnh – rõ ràng – tình cảm.
- Hiểu và đánh giá đúngnhững cảm xúc của đối tượng.
Một số cách thức dưới đây giúp đối tượng nhận thức được vấn đề của bản thân:
- Bàn bạc về nguyên nhân của vấn đề mà đối tượng đang quan tâm.
- Thảo luận và khám phá cùng đối tượng về hành vi và tác động tiêu cực, ảnh hưởng của chúng tới đối tượng.
- So sánh tình trạng của đối tượng trước đây với thời điểm có vấn đề.
5.2 ĐÁNH GIÁ VẤN ĐỀ:
Mục đích người tư vấn thu thập thông tin là để tìm ra thực chất của vấn đề và giúp đối tượng hiểu tình huống và vấn đề của họ. Người tư vấn tìm hiểu vấn đề một cách chính xác thông qua việc phân tích như sau :
- Vấn đề trước mắt là gì ?
- Mức độ nghiêm trọng của vấn đề?
- Vấn đề đã tồn tại bao lâu?
- Vấn đề đã xảy ra như thế nào? Nguyên nhân của vấn đề là gì?
- Vấn đề đã được giải quyết như thế nào? đối tượng đã cố gắng giải quyết vấn đề như thế nào? đối tượng có tìm kiếm sự giúp đỡ của ai khác không?
- Đối tượng cảm thấy vấn đề như thế nào? Có hành động để giải quyết vấn đề không? Có nghĩ hoặc cảm thấy vấn đề được giải quyết không? Thụ động hay tích cực trong đối phó với vấn đề?
5.3 XÁC ĐỊNH GIẢI PHÁP VÀ SỰ LỰA CHỌN GIẢI QUYẾT VẤN ĐỀ:
Khi đã xác định được và hiểu biết rõ ràng nguyên nhân của vấn đề, người tư vấn nên giúp đối tượng tìm kiếm các giải pháp khả thi để giải quyết các vấn đề đó. Một số nguyên tắc dùng để xác định các giải pháp cho đối tượng:
- Không nên đưa ra các giải pháp thay cho đối tượng, mà nên động viên và chỉ dẫn họ tự đưa ra những giải pháp khác nhau.
- Nếu đối tượng không thể tự đưa ra các giải pháp để giải quyết vấn đề của họ thì người tư vấn có thể gợi ý để họ lựa chọn.
- Giúp đối tượng tìm hiểu những nguồn hỗ trợ và những giới hạn bằng việc cung cấp cho họ những thông tin hữu ích.
- Không nên phủ nhận bất cứ một quan điểm hay sự lựa chọn nào mà đối tượng đã đưa ra mà chỉ giúp đối tượng thấy và hiểu được mọi thuận lợi và không thuận lợi của mỗi một sự lựa chọn.
5.4 LỰA CHỌN CHƯƠNG TRÌNH HÀNH ĐỘNG:
Tư vấn viên không nên lựa chọn thay cho đối tượng hoặc không nên khuyên đối tượng chọn phương pháp nào.
Người tư vấn nên tôn trọng quyết định của đối tượng mặc dù tư vấn viên tin rằng sự lựa chọn khác là cách hành động tốt hơn.
Từ những nhận thức trên, đối tượng cảm nhận về sự quan tâm của người tư vấn tới các quyết định của họ và tin tưởng rằng quyết định của họ sẽ được hỗ trợ.
5.5 CHIẾN LƯỢC TIẾN HÀNH:
Khi đối tượng quyết định cách thức hành động thì chúng ta nên hỗ trợ, chỉ định cho họ trong quá trình tiến hành các cách thức lựa chọn. Sau đây là một số gợi ý giúp đối tượng tiến hành các biện pháp:
- Mục đích của mỗi một giải pháp phải rõ ràng.
- Các nhiệm vụ phải mang tính thực tế khả thi. Nếu những việc làm vượt quá khả năng của đối tượng thì dễ dẫn đến sự thất bại. Nếu những nhiệm vụ đưa ra thực tế và khả thi sẽ tạo lòng tự tin và thúc đẩy việc hoàn thành công việc.
- Đối tượng cần hiểu rõ những công việc gì, trách nhiệm và nhiệm vụ sẽ được hoàn thành như thế nào?
- Người tư vấn cần tránh làm hộ các công việc mà đối tượng có thể làm được, vì nếu làm thay cho đối tượng thì sẽ làm cho họ trở nên lệ thuộc.
5.6. ĐÁNH GIÁ VÀ TỔNG KẾT:
Sau mỗi một hành động hoặc sau các sự lựa chọn, người tư vấn và đối tượng nên thảo luận và tổng kết. Đánh giá là hoạt động quan trọng để xác định chiến lược mới nếu có nhu cầu thay đổi, và để giúp đối tượng cảm nhận về tình huống của họ sau khi họ đã thực hiện các hoạt động. Sau khi kết thúc, theo dõi trong một thời gianlà cần thiết để đảm bảo rằng đối tượng làm việc tốt.
IV. TRỊ LIỆU TÂM LÝ CÁ NHÂN - GIA ĐÌNH - NHÓM:
1. TRỊ LIỆU TÂM LÝ CÁ NHÂN:
Phương pháp tâm lý liệu pháp phân tâm thường được đề nghị sử dụng đối với đối tượng nghiện ma túy. Các xung đột về lệ thuộc hoạt hoá nhanh trong quan hệ bệnh nhân với thầy thuốc.
Các biểu hiện rối loạn tâm sinh lý đe doạ cắt đứt việc chữa bệnh khi thầy thuốc điều trị bàng quan và thiếu thông cảm có thể nghĩ rằng đối tượng có thể đe doạ ảnh hưởng chung quanh.
Điều chỉnh mối quan hệ để thích ứng với các thái độ trái ngược và hai chiều của đối tượng không đủ. Đối tượng thường : Biểu hiện trực tiếp hay gián tiếp các cảm nghĩ thù nghịch do đó mục tiêu là xác định, thảo luận làm rõ kế hoạch đối phó nhằm giáo dục ngăn chặn khi có biểu hiện chống đối.
Thanh thiếu niên cần một mối quan hệ nhưng các em thường hay phát sinh những cơn giận dữ – Người điều trị không được ghét bỏ nhưng cũng không đầu hàng mà trái lại phải tạm giải quyết rồi nghiên cứu phân tích một cách kỹ lưỡng chi tiết để có biện pháp giải quyết thích hợp.
Những căng thẳng ở đối tượng thường được trút vào các hành độngvà do đó cần được nghiên cứu và giải thích và đối xử một cách phù hợp với hành động phát sinh do cảm xúc đó.
Một số các hành động của thanh thiếu niên có thể bắt buộc người điều trị tự mình phải hành động. Thường khó tránh được việc đặt ra ranh giới cho các hành vi đã xử sự của đối tượng, đặc biệt khi các ranh giới đó đặt nó vào một tình thế nguy hiểm. Một số vấn đề cần được thảo luận và giải quyết:
+ Nếu người điều trị bắt ngừng dùng ma túy và phải điều trị thì đối tượng có thể nghĩ rằng mục tiêu của thầy thuốc điều trị là cưỡng bức, kiểm tra đối tượng.
+ Nếu trái lại vấn đề đó không đặt ra, thì đối tượng có thể nghĩ rằng người điều trị không quan tâm đến đối tượng và không thể hi vọng một thay đổi nào.
+ Sự tạo lập các ranh giới có vai trò cố gắng và khôi phục một khoảng tâm trí bên trong có thể dễ dàng tạo dựng các xung đột chuyển di ( Jeammet, 1987 ) mà nó có thể hoạt hoá một số mặt.
Tiếp cận nhận thức đề ra những phương pháp có ích để đề cập và làm biến đổi các tư duy loạn chức năng liên quanđến ma túy, quan niệm về bản thân và các mối quan hệ. Những vấn đề trên góp phần vào một quá trình trị liệu thuộc cảm hứng phân tích trội.
Được sử dụng đơn độc, các phương tiện này có thể cho phép thu được các thích ứng hời hợt với các mong đợi của thầy điều trị, tạo điều kiện tốt cho việc tổ chức cái mà Winnicott đã gọi là cái tôi giả (Faux – self )
2. TRỊ LIỆU TÂM LÝ GIA ĐÌNH:
- Liệu pháp gia đình giúp cha mẹ biết cách giáo dục và theo dõi con cái một cách hiệu quả. Nhiều bậc cha mẹ do không biết cách giáo dục đã đẩy con cái thêm vào con đường nghiện ngập, do bất mãn, do nuông chiều vànhiều lý do khác.
- Cần giúp đỡ gia đình biện pháp giáo dục tuỳ thuộc từng đối tượng , tuỳ thuộc từng hoàn cảnh nhất là đối với những gia đình có vấn đề phức tạp giữa cha mẹ cần làm cho cha mẹ xích lại gần nhau bằng cách giúp họ xác định những trách nhiệm và hậu quả đối với con cái để họ hợp tác thực hiện các mục đích đề ra. Khi các hành vi của người nghiện khả quan hơn thì cácxung đột giữa cặp cha mẹ lại có thể cải thiện diễn biến tốt hơn.
- Tiếp cận hành vi, mục đích nhằm cải thiện sự quan hệ trong gia đình, cải thiện các vấn đề giữa các thành viên trong gia đình và mặc nhiên tạo một số nguyên tắc ứng xử giữa đối tượng và cha mẹ, cùng thân nhân của đối tượng cai nghiện ma túy.
- Tiếp cận phân tâm giới hạn nói chung ở chỗ cố gắng ngăn ngừa đối tượng khỏi bị ảnh hưởng của xung đột gia đình để có thể đạt tới trị liệu cá nhân. Các khó khăn khi làm giảm các xung đột trong các mối quan hệ luôn đòi hỏi việc kết hợp sự cải thiện các mối quan hệ trong gia đình và các phương thức trị liệu cá nhân.
3. TRỊ LIỆU TÂM LÝ NHÓM:
- Các nhóm bạn bè đối tượng và các nhóm cha mẹ phải được hướng dẫn để hiểu biết nguyên nhân và hậu quả các hành vi nghiện ma túy, các khó khăn về tâm lý và các vấn đề liên quan giữa các nhân với những người chung quanh việc nâng đỡ của nhóm làm giảm các thái độ thờ ơ, thiếu trách nhiệm của đối tượng.
- Trị liệu nhóm sử dụng các biện pháp đấu tranh trực tiếp chống các tư tưởng, các hành vi nghiện ngập, chống lại sự nài xin vàsử dụng chất ma túy. Ngoài ra, còn giúp đỡ đối tượng nâng cao kỹ năng xã hội tạo quan hệ, sự giao tiếp vàgiải quyết các vấn đề giữa con người và con người .
4. CHIẾN LƯỢC TRỊ LIỆU:
- Các nghiên cứu so sánh và các theo dõi tình trạng điều trị kéo dài (rất ít) nênkhông biết rõ hiệu quả tương đối vàhiệu quả dài hạn của các phương pháp trị liệu.
- Việc điều trị chứng nghiện ma túy cần thiết phải kết hợp nhiều loại can thiệp khác nhau, kể cả trị liệu cá nhân và tại cộng đồng.
- Các tác động xã hội, nhằm đấu tranh chống các hành vi nghiện ma túy vàtiếp tục sử dụng ma túy.
- Trị liệu gia đình thường không đủ nhưng phương pháp trị liệu này cần thiết phải giải phóng thanh thiếu niên khỏi các xung đột gia đình, để cho phép đối tượng chấp nhận một trị liệu cá nhân.
- Điều trị cá nhân đối tượng phải được thông báo về sự diễn biến của gia đình. Việc điều trị và theo dõi gồm một nhóm điều trị gồm nhiều ngành: y tế – giáo dục – xã hội – quản lý – dạy nghề vàthực hiện bằng nhiều biện pháp khác nhau trong đócần đặt nặng phương thức trị liệu nhóm.
- Việc điều trị – phục hồi cần một thời gian tương đối dài do tính chất bệnh lý phức tạp. Đối tượng cần sự điều trị của nhiều người với nhiều chức năng khác nhau nên dễ bị tình trạng phân cắt. Do đó, cần phải có sự thống nhất trong cùng một nhóm điều trị và có chiến lược điều trị cho từng đối tượng cai nghiện ma túy.
B. TƯ VẤN VÀ TRỊ LIỆU TÂM LÝ CÁ NHÂN CHO NGƯỜI NGHIỆN MA TÚY:
I. MỤC ĐÍCH
Giúp cá nhân giải quyết một số vấn đề khó khăn nhất thời về cảm xúc, tâm lý (tư vấn khủng hoảng). Hình thức này có thể dành cho bất kỳ học viên nào có vấn đề khó khăn trong thời gian đang điều trị tại Trung Tâm. Thời gian và mục tiêu có giới hạn và được định hướng theo vấn đề.
Giúp cá nhân học viên tự hiểu mình, tự đánh giá và tự thực hiện tiến trình thay đổi hành vi - nhận thức, hướng tới tái thích nghi với hoàn cảnh sống của bản thân mình. Hình thức này dành cho những học viên có những khó khăn mang tính chất kéo dài: mâu thuẫn gia đình, trở ngại trong việc học, việc làm, tình cảm cá nhân …. Thời gian và mục tiêu có định hướng dài hạn.
Giúp học viên có kiến thức hiểu biết về những tác hại của ma túy, quá trình hồi phục, các yếu tố bảo vệ cũng như những yếu tố nguy cơ dẫn đến tái nghiện. Nội dung này luôn được lồng ghép vào trong nội dung tư vấn cá nhân cho mọi đối tượng tham gia tư vấn.
Trị liệu tâm lý hỗ trợ cho các đối tượng có các rối loạn tâm lýnhư lo âu, trầm cảm, ám ảnh … (Có kết hợp hội chẩn với bộ phận y tế của Trung Tâm để chỉ định dùng thuốc khi thật sự cần thiết).
Tư vấn cá nhân cũng có thể được thực hiện như bước đầu chuẩn bị cho học viên tham gia vào tư vấn nhóm. Tư vấn cá nhânlà một tiến trình tương tác, một cuộc đối thoại giữa người nghiện ma túy với nhân viên điều trị để nhằm mục tiêu:
- Thấu hiểu tình trạng của người nghiện, cảm giác, nhận thức, hành vi.
- Qua đó thúc đẩy thành công người nghiệntham gia việc điều trị.
- Với định nghĩa như vậy, bất kể là ai có quan tâm đến người nghiện, thì điều làm tư vấn cá nhân được.
II. NHỮNG KHÓ KHĂN THƯỜNG GẶP PHẢI KHI LÀM TƯ VẤN CÁ NHÂN:
Trong giai đoạn đầu của điều trị, tư vấn cá nhân rất khó khăn vì những hiện tượng rối loạn tâm lý của bệnh nhân thông thường như sau:
- Nhớ ma túy vô cùng.
- Trong lòng muốn bỏ điều trị.
- Nhớ nhà, buồn chán, cô đơn.
- Bị giam lỏng trong Trung Tâm, không có tự do như trước.
- Khó khăn trong việc chung sống tập thể. Trước đây thế giới của bệnh nhân là ma túy, bây giờ không còn ma túy, bắt đầu giao tiếp với người khác bước đầu không quen.
Một khó khăn luôn xảy ra trongsuốt quá trình điều trị phục hồi do bởi điều kiện của người nghiện, ví dụ:
- Động cơ điều trị là do xã hội hay gia đình bắt buộc.
- Nhận thức sai lầm, lệch lạctrên nhiều khía cạnh.
- Khả năng giao tiếp kém.
- Khả năng diễn tả vấn đề của mình kém.
- Thiếu lòng tin, sống co rút và luôn luôn đề phòng người khác.
- Thiếu thành thật, nói dối quanh co
- Không tự trọng.
Vượt qua được tất cả những khó khăn trên, thúc đẩy được một người nghiện tự nguyện tham gia điều trị là thành công của nhà tư vấn tâm lý.
III. NHỮNG KỸ NĂNG TƯ VẤN CÁ NHÂN CHO NGƯỜI NGHIỆN MA TÚY:
Tư vấn cá nhân là điều ai cũng có thể làm với người nghiện, từ người đơn giãn với những lời nói mộc mạc, đến người tinh tế nhạy bén trong nhận thức. Nhưng để tư vấn thành công, tức là thúc đẩy được quá trình điều trị, tư vấn cũng cần một số điều kiện:
1. QUAN TRỌNG HÀNG ĐẦU LÀ LẤY ĐƯỢC LÒNG TIN CỦA NGƯỜI NGHIỆN:
Thời gian dài sử dụng ma túy làm cho đối tượng bất cần đời, không tin ai. Nếu như được họ tin cậy, nhân viên tư vấn đã đi được hơn nửa đường công việc. Cách lấy lòng tin của ta gồm:
- Đồng cảm với họ: hãy đặt mình vào vị trí hoàn cảnh người nghiện, từ đó mới cảm nhận đau đớn họ đang chịu đựng.
- Biết lắng nghe họ nóiđể từ đó tìm ra những điểm trọng yếu trong vấn đề phức tạp của họ. Nếutư vấn nói nhiều hơn bệnh nhân, có nghĩa là ông ta không còn cơ may hiểu biết.
- Tích cực quan tâm đến vui buồn của họ, hãy để cho họ cảm nhận rằng: nhân viên điều trị rất lo âu về họ, quan tâm đến cuộc đời họ.
- Thiết lập một quan hệ tốt với bệnh nhân và giúp họ ngay khi có thể giúp đỡ được.
2. NẮM VỮNG TÂM SINH LÝ của họ để biết được thời điểm họ thay đổi nhận thức. Đây là điều khó khăn nếu nhân viên điều trị không gần gũi và thân thiết người nghiện nghe họ bộc bạch,tâm sự.
3. BIẾT CÁCH LỢI DỤNG NGHỊCH CẢNH CỦA HỌ VÀ NỘI QUI CHẶT CHẼ trong Trung Tâm để hướng bệnh nhân cộng tác với điều trị.
Nếu một bệnh nhân thực sự chưa muốn thoát ra khỏi ma túy, người tư vấn nên gợi cho bệnh nhân rằng: họ sẽ tiếp tục nghiện thì sẽ được gì?
4. NHẬN BIẾT ĐƯỢC NHỮNG ĐIỂM MẠNH, NHỮNG SỞ TRƯỜNG của người nghiện để nhắc nhở họ rằng: họ vẫn là người đầy đủ khả năng sống và làm việc như một người bình thường không có ma túy.
5. BIẾT LẮNG NGHE những ý kiến phản hồi của người nghiện về cách thức tiếp cận vấn đề của mình.
6. TẠO RA CHO NGƯỜI NGHIỆN NHỮNG THỬ THÁCH từ nhỏ đến lớn để tăng dần chí phấn đấu và lòng tự trọng của họ.
7. BIẾT CÁCH CỔ VŨ, KHÍCH LỆ bệnh nhân khi họ làm tốt, chia sẻ an ủi khi họ có cố gắng mà vẫn chưa làm tốt được.
8. SAU CÙNG, NẾU NGƯỜI NGHIỆN KHÔNG THỂ CHUYỂN ĐỔI HÀNH VI của họ được, hoặc CHUYỂN ĐỔI THÀNH CÔNG, nhà tư vấn phải hiểu tại sao.Chuyển đổi là một quá trình khoa học, có nhiều cơ sở để dự đoán trước.
IV. TRỊ LIỆU TÂM LÝ CÁ NHÂN CHO NGƯỜI NGHIỆN MA TÚY:
Phương pháp tâm lý liệu pháp phân tâm thường được đề nghị sử dụng đối với đối tượng nghiện ma túy. Các xung đột về lệ thuộc hoạt hóa nhanh trong quan hệ bệnh nhân với thầy thuốc.
Các biểu hiện rối loạn tâm sinh lý đe dọa cắt đứt việc chữa bệnh khi thầy thuốc đang điều trị bàng quan và thiếu thông cảm có thể nghĩ rằng đối tượng có thể đe dọa ảnh hưởng chung quanh.
Điều chỉnh mối quan hệ để thích ứng với các thái độ trái ngược và hai chiều của đối tượng không đủ.
Đối tượngthường: Biểu hiện trực tiếp haygián tiếp các cảm nghĩ thù nghịch do đó các mục tiêu là việc xác định thảo luận làm rõ kế hoạch đối phó nhằm giáo dục ngăn chặn khi có biểi hiện chống đối.
C. TƯ VẤN VÀ TRỊ LIỆU TÂM LÝ CHO GIA ĐÌNH NGƯỜI NGHIỆN MA TÚY:
I. MỤC ĐÍCH:
Giúp các thành viên khác nhau trong gia đình của học viên hiểu rõ những vấn đề liên qua đến ma túy, tác hại của ma túy, quy trình cai nghiện – phục hồi, nội quy và hoạt động của Trung Tâm. Hình thức có thể áp dụng: tư vấn cho gia đình từng học viên hoặc tư vấn nhóm gia đình (của nhiều học viên).
Giúp gia đình tiếp nhận học viên trở vềsau quá trình điều trị tại Trung tâm: Biện pháp ngăn ngừa sử dụng ma túy: các yếu tố bảo vệ, các yếu tố nguy cơ , kỹ năng hỗ trợ người nghiện chống nguy cơ tái nghiện và giúp họ từng bước tái hoà nhập cộng đồng.
Tư vấn gia đình khi cần giải quyết các vấn đề mâu thuẫn, xung đột giữa các thành viên (thông thường cần có sự tham gia của người nghiện và các thành viên liên quan ).
II. TƯ VẤN CHO GIA ĐÌNH NGƯỜI NGHIỆN MA TÚY:
Gia đình đóng vai quan trọng trong sự quyết định hay đề phòng việc sử dụng ma túy: việc sử dụng ma túy của cha mẹ, tâm bệnh lý của cha mẹ, các mối quan hệ vợ chồng, các mối quan hệ cha mẹ con cái là những yếu tố phụ thuộc lẫn nhau. Rối loạn các yếu tố này, có thể ảnh hưởng tới toàn bộ các yếu tố khác.
Việc dùng ma túy của thanh thiếu niên cũng có thể là thái độ phản ứng lại mối quan hệ hay tâm bệnh lý của cha mẹ màđối tượng không đồng ý. Do đó vấn đề tư vấn cho gia đình người nghiện ma túy là một vấn đề khó khăn và đề nghịngười tư vấn cần phải làm rõ.
1. GIA ĐÌNH CÓ NGƯỜI SỬ DỤNG MA TÚY:
Không ít trường hợp có gia đình hơn hai người sử dụng hoặc buôn bán ma túy cùng lúc. Đây là một vấn đề rất khó khăn cho công tác điều trị khi rời trung tâm về. Khả năng tái nghiện hầu như chắc chắn.
Trong gia đình nếu có hơn 2 anh chị em nghiện ma túy mà chỉ có một người chịu cai nghiện thì việcphục hồi rất khó khăn. Trong trường hợp này phải :
- Xem xét hoàn cảnh gia đình đối tượng cùng những ảnh hưởng của nó tới cơ hội phục hồi của đối tượng.
- Động viên tất cả những thành viên trong gia đình,nhất là những người có nguy cơ ảnh hưởng đến quá trình phục hồi của đối tượng.
- Phải tính đến một môi trường khác, nếu trở về gia đình việc chống tái nghiện bị đe doạ.
2. CHA MẸ SỬ DỤNG MA TÚY:
Khi cha mẹ một hoặc hai sử dụng ma túy – việc cai nghiện của đối tượng vô cùng khó khăn : hai nhân tố bảo vệ đã mất mộthoặc cả hai. Cha mẹ nghiện thì không thể giúp đỡ về tình cảm cũng nhưđạo đức cho con mình.. Trong trường hợp này phải :
- Nói rõ với cha mẹ, nếu muốn con cái họ từ bỏ được ma túy, trước tiên họ phải cai nghiện.
- Nếu không thể tạo ra được một môi trường gia đình tốt cho đối tượng, thì khi về cần nghĩ đến việc để đối tượng cai nghiện sống với những người thân khác.
Các nghiên cứu về các chất ma túy của Needle và ctv ( 1988 ) thấy các bà mẹ (chứ không phải các ông cha) sử dụng ma túy thì con cái thường dùng chất ma túy nhiều hơn các thanh thiếu niên có mẹ không dùng ma tuý.
Các yếu tố khác có thể tăng nguy cơ dùng ma túy ở con cái các người nghiện rượu và nghiện ma túy: do bị ngược đãi, bạo hành, bị bỏ rơi.
Ở New York năm 1987, 64% số trẻ em bị ngược đãi và bỏ rơi liên quan đến lạm dụng ma túy hay rượu ( Chasnoff, 1988 ). Khi có vấn đề, cả gia đình ở trong tình trạng mất thăng bằng, sinh hoạt gia đình bị rối loạn.
3. HOÀN CẢNH GIA ĐÌNH QUÁ KHÓ KHĂN VỀ KINH TẾ:
Người nghiện ma túy thuộc thành phần nghèo khó thường cha mẹ ít quan tâm đến việc điều trị cho con cái. Họ giao phó tất cả cho Nhà Nước, hoặc các Trung tâm cai nghiện vàdễ dàng bỏ điều trị ngay khi con cái họ có yêu cầu.
Trong trường hợp này cần giải thích với gia đình người nghiện về những tác hại và lợi ích của việc cai nghiện nhằm mục đích lôi kéo sự tham gia của gia đình vào việc điều trị. Gia đình phải được thừơng xuyên thông báo tiến trình điều trị của đối tượng nhằm kích thích sự quan tâm của gia đình đối với con cái.
Nếu có điều kiện kêu gọi sự hỗ trợ của xã hội giúp đỡ họ bằng những biện pháp cụ thể, để họ có thể tiếp tục thực hiện những yêu cầu điều trị.
4. THÁI ĐỘ CHA MẸ ĐỐI VỚI CON CÁI NGHIỆN MA TÚY:
Một số gia đình khi biết con cái nghiện ma túy cócảm giác bất lực, xấu hổ, thất bại, thiếu bổn phận và rất ngại để lộ vấn đề này ra ngoài gia đình. Vì những suy nghĩ này – cha mẹ không có hành động thích hợp bằng cách chỉ cho con cái họ điều trị tại gia đình, mời thầy thuốc về nhà cai nghiện thay vì đến các trung tâm cai nghiện.
Trong truờng hợp này, công tác tư vấn giúp đỡ cho các bậc cha mẹ hiểu rõ tác hại và hậu quả của việc sử dụng ma túy nếu để tình trạng nghiện ngập con em họ kéo dài sẽ càng thêm tác hại và càng làm gia đình họ thêm tan nát.
5. TÂM BỆNH LÝ CỦA CHA MẸ:
Các đối tượng nào có cha hay mẹ mắc một bệnh tâm trí thường có khuynh hướng sử dụng ma tuý nhiều hơn người khác ( Choquet và ctv., 1990 ). Trường hợp cha mẹ bị trầm nhược thì con cái có nguy cơ dễ sử dụng các chất ma túy.
6. SỰ ĐỔ VỠ CỦA GIA ĐÌNH:
Sự phân ly gia đình do chết, ly thân hay ly dị là một nhân tố nguy cơ của lạm dụng ma túy ở thanh thiếu niên.
Một số đối tượng đã nghiện ma túy vì những tổn thương tình cảm phát sinh từ gia đình, do đỗ vỡ của cha mẹ. Việc cha mẹ chia tay thường đi kèm với những bất hoà, xích mích.
Một trong những hậu quả của gia đình tan vỡ là sự buông lỏng kỷ luật trong gia đình, khiến cho trẻ em vượt ra ngoài quản lý của cha mẹ.
Có những trường hợp đối tượng đã sử dụng ma túy như một nỗ lực nhằm cứu vãn cuộc hôn nhân của cha mẹ bằng cách nghiện để buộc cha mẹ thôi bất hoà mà quan tâm đến đối tượng hơn.
Anh hưởng của việc gia đình tan vỡ đối với vấn đề lạm dụng ma túy của đối tượng cần phải được giải quyết trong quá trình điều trị. Nhân viên tư vấn cố gắng giúp đối tượng chấp nhận vấn đề và phải trang bị cho đối tượng những tư tưởng ổn định khi rời trung tâm về sống với một trong hai người.
Việc sử dụng ma túy gấp 2 lần nhiều hơn trong các gia đình bị tan vỡ (Leselbaum và ctv, 1984). Các gia đình bị tan vỡ có số người sử dụng ma túy nhiều hơn so các người gia đình có hạnh phúc.
7. GIA ĐÌNH KHÔNG HOÀ THUẬN:
Sự bất hoà của cha mẹ liên quan đến việc dùng ma túy ở tuổi thanh thiếu niên. Nadier và ctv (1981) thấy có sự quan hệ không tốt giữa cha mẹ ngày càng làm tăng tần suất sử dụng ma túy. Cha Mẹ cãi nhau thường xuyên sẽ khiến con cái sử dụng ma túy hơn.
Một người nghiện ma túy thường gây nên những đổ nát trong gia đình. Sau bao năm cố gắng chung sống và chịu đựng với người nghiện, gia đình luôn luôn sống trong tình trạng bất hoà, xáo trộn nhiều mặt.
Nếu gia đình trước đó đã gặp nhiều khó khăn, tình trạng nghiện của đối tượng làm cho gia đình càng trở nên tồi tệ hơn.
Một gia đình bất hoà sẽ khó lòng nhất trí với trung tâm về biện pháp cai nghiện cho đối tượng. Các thành viên quan trọng trong gia đình này thườngcó những quyết định mâu thuẫn nhau làm chochương trình điều trị bị phá hoại, săn sóc hậu cai không thực hiện được.
Trong một số trường hợp khác, người nghiện bị giằng co giữa các thế lực trong gia đình và họ thường lợi dụng khe khở này để bỏ dở điều trị. Với các gia đình này, nhân viên tư vấn phải :
- Thông qua người nghiện, người điều trị phải nắm được một cách sâu sắc động cơ gây ra bất hoà trong gia đình họ. Vấn đề sau đó là giúp đối tượng thoát ra khỏi những ảnh hưởng không lành mạnh từ phía gia đình không ổn định của học viên.
- Tìm ra người nào có ảnh hưởng lớn nhất trong gia đình, hướng họ đếncộng tác với chương trình điều trị như một trợ thủ cho trung tâm.
8. CÁC MỐI QUAN HỆ GIỮA CHA MẸ VÀ CON CÁI:
a)Phong cách giáo dục:
Leselbaum và ctv (1984) thấy có sự liên quan giữa sử dụng ma túy và kiểm tra của gia đình : các thanh niên sử dụng ma túy nói rằng cha mẹ họ ít kiểm tra việc đi chơi và việc học tập của họ.
Trong nghiên cứu của Barnes và Windle (1987), cha mẹ càng đặt ra các quy tắc về các hoạt động của con cái thì tỷ lệ các vấn đề liên quan đến rượu, sử dụng các chất ma túy bất hợp pháp và các hành vi lệch lạc ngày càng ít hơn. Tỷ lệ Thanh thiến niên sử dụng ma túy cao ở những người có cha mẹ lơ là tình cảm
b)Các mối quan hệ tình cảm:
Quan hệ xung đột ở cha mẹ luôn luôn ảnh hưởng lớn đến số thanh thiếu niên sử dụng ma túy. Sự thương yêu giữa cha mẹ giảm việc dùng ma túy ở thanh thiếu niên.
Các hậu quả của các mối quan hệ với cha và mẹ đã được biệt hoá. Kandel và ctv (1978) báo cáo rằng sự thiếu thốn tình cảm cần thiết củacha ảnh hưởng đến việc sử dụng các chất ma túy. Brook và ctv (1981) xác nhận rằng một mối quan hệ nồng ấm với cha làm giảm việc sử dụng các chất ma túy. Trong nghiên cứu của Mellinger và ctv (1975), các thanh niên sinh viên không sử dụng ma túy cảm thấy gần gũi với cha họ hơn và có ít xung đột với cha. Các học sinh trung học có dùng chất ma túy với liều cao đã nêu lên sự bàng quan của người cha trong 18% trường hợp (Dandson và Choquet 1980).
Việc nuông chiều của người mẹ liên quan với các nguy cơ sau này của việc dùng thuốc lá, rượu và ma túy. Sự nuông chiều của mẹ với thanh thiếu niên tạo điều kiện xấu cho việc xử dụng các chất ma túy (Brook và ctv 1989). Các thanh thiếu niên đang điều trị tại các trung tâm cai nghiện ma túy theo nghiên cứu của Denoff (1988) cho rằng các bà mẹ hay chen vào nhiều vấn đề không phù hơp. Schwartz và ctv (1990) đã đánh giá về xúc cảm quá đáng của người mẹ : mức độ cao về xúc cảm bộc lộ của bà mẹ liên quan đến một nguy cơ nhân lên 3 lần về trầm nhược, lạm dụng ma túy hay các rối loạn hành vi ở trẻ em.
9. CÁC HÀNH HẠ VỀ CƠ THỂ VÀ TÌNH DỤC:
Các hành hạ về thể xác và tình dục thường kết hợp với lạm dụng và lệ thuộc ma túy của thanh thiếu niên : Cavaiola và Schiff (1989) đã khảo sát trong 500 thanh thiếu niên cai nghiện ma túy, thấy 15% trường hợp bị hành hạ về thể chất, 6% bị hành hạ về tình dục, 5% loạn luân kết hợp với hành hạ thể chất, 5% loạn luân không có hành hạ thể chất.
Trong nghiên cứu Edwal và ctv (1989), 597 thanh thiếu niên được điều trị vì lạm dụng ma túy, tự khai là nạn nhân của các vụ hành hạ tình dục trong và ngoài gia đình : 7,2% trường hợp bị hành hạ tình dục trong gia đình, 7,9% trường hợp bị hành hạ tình dục ngoài gia đình .
Các thanh thiếu niên nghiện ma túy nạn nhân của các hành hạ tình dục biểu hiện các rối loạn tâm bệnh lý nặng hơn đặc biệt một tần suất lớn hơn về các hành vi tự sát : ý định tự sát đã được thực hiện trên 56,5 nạn nhân của tệ loạn luân, 35,7% nạn nhân của tệ hành hạ tình dục ngoài gia đình, so với 20,4% số thanh thiếu niên nghiện ma túy không phải là nạn nhân của các hành hạ tình dục.
III. TRỊ LIỆU TÂM LÝ GIA ĐÌNH NGƯỜI NGHIỆN MA TÚY:
Là phương thức được sử dụng để giúp gia đình giảm các xung đột và tăng cường trách nhiệm của các thành viên. Quá trình này dựa trên giả thuyết rằng các hoạt động giúp đỡ của nhân viên tập trung vào lĩnh vực gia đình, không phải chỉ với một cá nhân nào khác. Đơn vị cần thay đổi là gia đình. Tất cả các thành viên trong gia đình đều cần tham gia vào các hoạt động thay đổi. Các yếu tố cơ cấu, mối quan hệ giữa các thành viên rất quan trọng. Gia đình đóng vai trò rất quan trọng vào kết quả trị liệu, vìcả gia đình được xem như là một hệ thống, bao gồm nhiều nhân tố, nhiều cá nhân có điều kiện hỗ trợ tốt nhất. Vì thế, mục đích trong quá trình này là giúp cho cả gia đình lấy lại được thăng bằng, tăng cường trách nhiệm, đẩy mạnh sự hoà hợp, và hoàn thiện các mối quan hệ.
Hiện nay có rất nhiều lý thuyết và phương thức trị liệu gia đình. Nhân viên điều trị có thể làm việc với một hay nhiều thành viên trong gia đình vào những lúc khác nhau và chú trọng vào những quan hệ trong gia đình, gồm vấn đề như sau :
1/ NHẬN ĐỊNH TÌNH HUỐNG: nhân viên điều trị nhận định tình huống của toàn thể gia đình: cơ cấu, tiểu sử, mối quan hệ, vấn đề hiện nay và cácnhu cầu – qua từng quan niệm của mỗi thành viên vì mỗi thành viên có thể có cách nhìn khác nhau về cùng một vấn đề.
2/ XÁC ĐỊNH LẠI VẤN ĐỀ: khi gia đình đến tìm sự giúp đỡ , họ thường có một cách nhìn của riêng họ về nguyên nhân vàtính chất của vấn đề. Vấn đề có thể trở nên phức tạp hơn khi ta xem xét quan niệm và nhu cầu khác nhau của mỗi thành viên trong gia đình. Thường khi, nhân viên phải giúp gia đình xác định lại vấn đề với nhiều nguyên nhân và yếu tố khác nhau.
3/ NHẬN ĐỊNH NHU CẦU CẦN THAY ĐỔI: vì các thành viên trong gia đình có cách nhìn nhận khác nhau, nhân viên cần giúp gia đình xem xét lại nhu cầu của mỗi cá nhân cũng như của toàn thể gia đình và đặt mục tiêu cụ thể. Đôi khi các thành viên có những mục tiêu đối lập lẫn nhau.
4/ XÁC ĐỊNH CÁC NGUỒN HỔ TRỢ – trong và ngoài gia đình : nhân viên giúp gia đình nhận định những tiềm năng trong gia đình và các nguồn hỗ trợ ngoài gia đình.
5/ THỰC HIỆN CÁC CHIẾN LƯỢC ĐỂ THAY ĐỔI: nhân viên điều trị sử dụng một số các kỹ thuật như thảo luận, hồi tưởng vàdiễn lại tình huống, bài tập vàthay đổi hành vi v.v. để tạo sự thay đổi trong hệ thống gia đình. Sự thay đổi có thể nhắm vào cơ cấu, mối quan hệ cụ thể, và sự tác động qua lại hoặcmột số hành vi cụ thể .
6/ ĐÁNH GIÁ, KẾT THÚC VÀ THEO DÕI: nhân viên điều trị giúp gia đình nhận định và đánh giá các thay đổi, trong từng cá nhân và trong gia đình, và giúp họ chuẩn bị tinh thần cho những tình huống khó khăn có thể xảy ra trong tương lai. Đôi khi cũng cần có sự theo dõi sau khi kết thúc để xác định mức độ tiến triển.
Phương thức này có nhiều kỹ thuật khác nhau, và thời gian trị liệu cũng tuỳ thuộc theo tính chất và mức độ của vấn đề khó khăn của gia đình.
- Các trị liệu tâm lý gia đình giúp cha mẹ biết cách giáo dục và theo dõi con cái một cách hiệu quả. Nhiều bậc cha mẹ do không biết cách giáo dục đã đẩy con cái thêm vào con đường nghiện ngập, do bất mãn, do nuông chiều và nhiều lý do khác.
- Cần giúp đỡ gia đình biện pháp giáo dục tuỳ thuộc từng đối tượng, tuỳ thuộc từng hoàn cảnh nhất là đối với những gia đình có vấn đề phức tạp giữa cha mẹ khi giữa cha và mẹ có những đỗ vỡ cần làm cho cha mẹ xích lại gần nhau bằng cách giúp họ xác định trách nhiệm và hậu quả đối với con cái để họ hợp tác thực hiện các mục đích đề ra. Khi các hành vi của người nghiện khả quan hơn thì các xung đột giữa cặp cha mẹ lại có thể cải thiện diễn biến tốt hơn.
- Tiếp cận hành vi, mục đích nhằm cải thiện sự quan hệ trong gia đình, cải thiện các vấn đề giữa các thành viên trong gia đình và mặc nhiên tạo một số nguyên tắc ứng xử giữa đối tượng và cha mẹ, cùng thân nhân của đối tượng cai nghiện ma túy.
- Tiếp cận phân tâm giới hạn nói chung ở chỗ cố gắng ngăn ngừa đối tượng khỏi bị ảnh hưởng của các xung đột gia đình để có thể đạt tới trị liệu cá nhân. Các khó khăn khi làm giảm các xung đột trong các mối quan hệ luôn đòi hỏi sự kết hợp việc cải thiện các mối quan hệ trong gia đình và các phương thức trị liệu cá nhân.
D. TƯ VẤN VÀ TÂM LÝ TRỊ LIỆU NHÓM NGƯỜI NGHIỆN MA TÚY:
Trị liệu tâm lý nhóm và tư vấn nhóm có nhiều điểm tương đồng trong trình tự tiến hành. Mặc dù cùng chung mục đích là điều trị. Tư vấn tâm lý nhóm nhấn mạnh vào những hành vi, gắng công gọt dũa và thay đổi chúng. Còn trị liệu tâm lý nhóm có tính chất đi sâu hơn vào nội tâm người nghiện, hướng vào việc điều chỉnh những vấn đề có tính chất bản chất, những xung đột của bệnh nhân về phương tiện cảm xúc. Tuy khác nhau về phương thức giải quyết nhưng các bước chuẩn bị lại giống như nhau, và nhân viên điều trị làm trưởng nhóm có thể hướng dẫn nhóm theo hướng tích cực thấy cần thiết.
Bước 1: Nội dung bước 1:
1.1 Những yêu cầu của nhân viên điều trị.
1.2 Đặt ra những ý muốn của từng học viên.
1.3 Quy định thời gian sinh hoạt.
1.4 Quy định tiêu chuẩn của tiêu chuẩn thành phần – tổ chức.
1.5 Nội quy nhóm.
1.6 Những quy định cho một môi trường an toàn gồm các yếu tố:
- Mọi thông tin trong nhóm không được phổ biến ra ngoài cho các học viên khác biết.
- Mọi lời nói hành động đều phải có tính cách xây dựng, giúp đỡ, không được mang tính chất đả phá, chỉ trích, triệt hạ nhau.
- Nếu vi phạm kỷ luật sẽ bị chuyển ra nhóm, mang tính chất đối đầu cao hơn.
- Mọi tâm tư, nguyện vọng của thành viên đều được nhân viên điều trị tận tình giúp đỡ. Nếu vượt ra khỏi thẩm quyền, sẽ chuyển đến cấp cao hơn để đảm bảo rằng mọi nguyện vọng đúng đắn của học viên sẽ được giải quyết.
Bước 2: Biện pháp hoạt động:
- Những vấn đề cần đề cập.
- Biện pháp để xây dựng chỉnh đốn hành vi cho nhau.
- Biện pháp kỷ luật đối với thành viên ngoan cố (hình phạt nặng nhất là đuổi khỏi nhóm – nghiêm trọng hơn thì sẽ bị xử phạt cấp Trung Tâm).
Bước 3: Nội dung điều trị:
- Trình bày những vấn đề thiết thực, có nội dung tốt, nêu lên những nhân tố điển hình người khác noi gương.
- Đặt ra những vấn đề đòi hỏi học viên phải động não, xử lý. Qua đó bộc lộ được nội tâm và hành vi.
Quy định cho cả nhóm được biến thành một nội quy sinh hoạt, nhấn mạnh vào:
a) Phải tôn trọng lẫn nhau.
b) Phải trách nhiệm với nhau.
c) Chú ý lắng nghe và có sự thông cảm nhau
d) Thấy rõ và phát hiện những điều chưa tốt
e) Luôn luôn xây dựng lẫn nhau
Khuôn khổ chương trình điều trị đề cập đến những vấn đề như sau:
- Những triển vọng về giải pháp chữa trị
- Những triển vọng về bệnh nhân nghiện ma túy.
- Thời gian hoạt động của nhóm.
- Những quy định tham gia nhóm
- Những quy định chăm sóc
- Những quy định về an toàn
- Những vấn đề về thành phần nhóm
1. AN TOÀN:
An toàn đề cập đến hệ thống các quy định nhằm quản lý :
- Những hành vi đúng đắn (bằng lời).
- Các điều kiện theo đó một người sẽ bị chuyển ra khỏi nhóm (nếu có hành vi bạo lực đối với các thành viên khác) và phải đổi qua nhóm khác có những điều kiện khắc khe hơn.
- Các điều kiện đảm bảo giữ kín các thông tin của các thành viên trong nhóm.
- Tâm tư của các thành viên trong nhóm sẽ được sự giúp đỡ thông qua các nhân viên điều trị hoặc bởi các thành viên khác trong nhóm.
2. THÀNH PHẦN CỦA NHÓM:
Các nhóm được hình thành từ những người có đặc điểm tương tự (không giống nhau) có kết quả cai nghiện giống nhau. Các nhóm người nghiện là không đồng nhất.
3. QUY MÔ CỦA NHÓM: Các nhóm thường vào khoảng từ 5 – 15 thành viên.
4. PHÂN LOẠI NHÓM:
CÁC NHÓM “ ĐÓNG ”: Gồm khoản 10 thành viên cùng lứa tuổi, giới, có những đặc điểm tương tự nhau. Hình thức nhóm đóng này được sử dụng cho những mục tiêu được xác định trước và thời gian sinh hoạt không dài ngày. Nhóm trưởng là nhân viên điều trị có cá tính cương quyết.
CÁC NHÓM “ MỞ ”: Gồm khoản 30 thành viên, có thể thu nhận thành viên mới, và các thành viên cũ có thể được đưa sang các nhóm đóng do một yêu cầu điều trị có mục tiêu rõ rệt.
Khi các nhóm mở này được sử dụng cho các chương trình điều trị kéo dài, nếu cần nhóm mở vẫn phải được đối phó như nhóm đóng. Sinh hoạt của nhóm có thể tuần 3 lần, hoặc hàng ngày dưới hình thức thảo luận hay bài giảng. Đặc điểm của nhóm đóng là đối chất, đấu tranh (Trưởng nhóm là nhân viên điều trị có chuyên môn tâm lý, hiểu biết đối tượng).
5. CÁC GIAI ĐOẠN HOẠT ĐỘNG:
5.1 BƯỚC ĐẦU CÁC THÀNH VIÊN ĐƯỢC ĐỊNH HƯỚNG, biết cách tham gia vào chương trình.
5.2 SAU ĐÓ PHÁT HIỆN – GIẢI QUYẾT là những mâu thuẫn, những sai phạm, những chống đối để sửa chữa cho nhau.
Về phương tiện điều trị, nhóm là đại diện cho một xã hội, một môi trường sinh hoạt nhỏ. Mọi sinh hoạt trong nhóm dần dần giúp cho học viên hiểu biết về mặt xã hội để sửa đổi hành vi. Mỗi thành viên trong nhóm sau một thời gian điều trị có thể là người dự báo tốt nhất về sự thành công hay thất bại trong mỗi mô hình điều trị. Một câu tục ngữ Pháp phát biểu: "Cho tôi biết bạn anh là ai tôi sẽ biết anh là người như thế nào”. Thật vậy sự thành đạt của một thành viên trong nhóm có thể phản ánh sự thành công của nhóm, và sự tái hoà nhập cộng đồng chỉ có thể tốt lành một khi người nghiện có những kỹ năng đầy đủ về mặt xã hội.
6. MỘT SỐ PHƯƠNG THỨC SINH HOẠT NHÓM:
Trao đổi thông tin với ý thức xây dựng mà những thông tin này có liên quan trực tiếp hoặc gián tiếp với các thành viên trong nhóm. Sự nhận diện, phát hiện các vấn đề có liên quan.
I. TƯ VẤN NHÓM CHO NGƯỜI NGHIỆN MA TÚY:
Nhóm là đại diện cho một xã hội thu gọn. Sửa đổi hành vi một cách tốt nhất là thông qua sự hiểu biết về mặt xã hội và thông qua các sinh hoạt trong nhóm. Mỗi thành viên là người dự báo tốt nhất về sự thành công hay không thành công của mỗi quá trình cai nghiện. Tái hoà nhập cộng đồng chỉ có thể xảy ra nếu bệnh nhân có hiểu biết đầy đủ về mặt xã hội.
1.ĐỊNH NGHĨA:
Tư vấn nhóm là một hình thức điều trị gồm một số những người nghiện hình thành một tổ chức trong đó :
Sự tập hợp các đối tượng nghiện thành từng nhóm sinh hoạt riêng có một lợi ích nhất định trong quá trình điều trị.
1.1 Mỗi thành viên thể hiện sự hiện hữu cũng như nhận thức của mình bằng chính những phát biểu của mình trước tập thể.
1.2 Mỗi thành viên được nhóm đóng góp hiểu rằng họ sẽ ảnh hưởng đến những người khác cũng như sửa chữa những khuyết điểm của họ.
1.3 Học viên được giúp đỡ để phân tích và nhận thức những hành vi bình thường và không bình thường, hành vi đúng sai. Họ được giúp đỡ để biết hành vi của chính mình thông qua sự phản hồi của những thành viên khác trong nhóm.
1.4 Học viên được học để hiểu rằng họ không phải là người xấu, họ có thể có những suy nghĩ, những tình cảm đúng đắn của mình để nhận xét giúp đỡ người khác trong cùng nhóm hoặc người ngoài nhóm. Như vậy qua tư vấn nhóm, hai phương diện chứa nguy cơ cao là nội tâm và quan hệ cá nhân sẽ được bộc lộ, sinh hoạt nhóm sẽ được bộc lộ, sinh hoạt nhóm sẽ đạt được một số yếu tố sau :
- Những hiểu biết thêm về bản thân mình cũng như các thành viên khác trong nhóm.
- Những hy vọng về tương lai, cuộc sống không có ma túy.
- Những hiểu biết về cuộc sống tập thể, những mối quan hệ đúng đắn giữa người và người.
- Lòng vị tha săn sóc lẫn nhau.
- Học tập lẫn nhau.
- Học tập kỹ năng xã hội hoá.Những cách sống sao với nhau cho hoà thuận
- Học tập kỹ năng xử lý thông tin. Biết cách đánh giá và phát huy những hiểu biết đã qua.
- Sự phấn chấn, hăng hái do sống trong môi trường lành mạnh
- Học tập về tình yêu thương gia đìnhtập thể và ngay cả cá nhân mình.
- Sẽ tạo được sự tự tin dần dần cho các học viên.
- Sự bắt chước học tập lẫn nhau.
- Trong các yếu tố lợi ích do tư vấn nhóm đem lại, hai yếu tố học tập lẫn nhau vàhăng hái sống cótác dụng mạnh mẽ nhất trongtác động chuyển đổi hành vi.
2. MỤC ĐÍCH CỦA TƯ VẤN NHÓM:
Trọng tâm của tư vấn nhóm là nhằm tập hợp những đối tượng học viên tích cực, có tiến bộ trong quá trình điều trị tại trung tâm để xây dựng một (hoặc nhiều) nhóm đồng đẳng, dùng sự tương tác nhóm, năng động nhóm để gây ảnh hưởng lên trên hành vi, nhận thức của từng cá nhân thành viên. Trọng tâm của sinh hoạt nhóm là phát triển kỹ năng quan hệ xã hội, kỹ năng làm việc tập thể, kỹ năng tự quản, bộc lộ, chia sẻ và giúp đỡ lẫn nhau.
Nguyên tắc: tất cả thành viên trong nhóm đều bình đẳng với nhau, phải hiểu biết hoàn cảnh của nhau, xem vấn đề của từng thành viên như vấn đề chung mà nhóm cần phải giải quyết.
Nhóm đồng đẳng khi hoạt động tốt sẽ giúp hình thành một tập thể các hạt nhân tích cực góp phần thúc đẩy các học viên khác trong Trung tâm tham gia các hoạt động giáo dục và trị liệu.
Trong giáo dục các đối tượng nghiện ma túy, tư vấn nhóm rất quan trọng để thay đổi thái độ, hành vi và tạo điều kiện thay đổi lối sống. Thông qua sinh hoạt nhóm giúp các cá nhân tương tác lẫn nhau, chia sẻ kinh nghiệm để tạo sự thay đổi hành vi và thái độ, tăng cường khả năng giải quyết vấn đề, quyết tâm cai nghiện.
2.1 MỤC ĐÍCH CỦA HOẠT ĐỘNG NHÓM:
Tăng cường sự gắn bó giữa các nhóm viên. Giúp các thành viên chia sẻ thông tin, nhu cầu giao tiếp, chia sẻ tâm tư tình cảm, tạo ảnh hưởng của mình đối với nhóm.
Giúp các cá nhân tăng cường khả năng xã hội hoátạo sự thay đổi hành vi, thái độ thông qua các hoạt động của nhóm, tăng tính tự trọng trong giao tiếp, khả năng hợp tác, thực hành tương tác trong nhóm tăng cường khả năng ứng phó với khủng hoảng.
Tạo sự thay đổi hành vi thái độ thông qua hoạt động nhóm, cácquy định trong nhóm để tạo sự thay đổi hành vi, thay đổi của mỗi cá nhân riêng lẻ.
2.2 ẢNH HƯỞNG CỦA CÁC HOẠT ĐỘNG NHÓM ĐỐI VỚI NGƯỜI NGHIỆN MA TÚY:
Thông qua sinh hoạt nhóm giúp các thành viên nâng cao hiểu biết về các kiến thức tự nhiên và xã hội, cách giao tiếp và ứng xử với bạn bè cùng có chung hoàn cảnh. Từ đó giúp các đối tượng cải thiện các quan hệ, tăng cường tính tự tin.
Giúp các đối tượng giải tỏa tâm lý tự ti, tiêu cực, tăng cường tính tự tin, xây dựng niềm tin chấp nhận cuộc sống mới.
Tạo ảnh hưởng kiểm soát nhóm tới hành vi cá nhân: qua quan sát thái độ, hành vi của các thành viên khác trong nhóm, kỷ luật do nhóm đặt ra, mỗi cá nhân sẽ phải tuân theo và rèn luyện tính kỷ luật.
Nhóm đem lại những tình huống đời thường, những tình cảm giữa những người có chung cảnh ngộ, thay thế những tình cảm đã bị mất mát do nghiện ngập gây nên.
Thông qua sinh hoạt nhóm các đối tượng sẽ được chia sẻ những kinh nghiệm cai nghiện hoặc cách đối phó với những vấn đề khó khăn thường gặp trong cuộc sống.
II. TÂM LÝ TRỊ LIỆU NHÓM NGƯỜI NGHIỆN MA TÚY:
1.CÁC LOẠI NHÓM VÀ MỤC ĐÍCH:
1.1 NHÓM GẶP GỠ CƠ BẢN (BASIC ENCOUNTER GROUP):
Trong đời sống, người ta thường gặp nhau ở bề ngoài hời hợt, quan hệ xã giao. Nhóm này giúp các thành viên gặp gỡ nhau ở chiều sâu.
1.2 NHÓM LUYỆN TẬP (TRAINING GROUP):
Thường tư tưởng và ý kiến thì dễ bộc lộ hay diễn đạt ra nhưng phần tình cảm thì hay bị bế tắc (block) không bộc lộ ra được (nhất là ở xã hội VN) ; nó chỉ ngấm ngầm hoặc nghẹn lại nên nhóm này giúp ta phải cố gắng luyện tập (training)đểbộc lộ ra, đểtruyền thông được (communication).
1.3 NĂNG ĐỘNG NHÓM (DYNAMIC GROUP):
Mục đích của sự thành nhân là mục đích của nhóm:
- Tìm được một nhân cách thuần nhất(không bị khe hở nội tâm).
- Ý thức thực tại.
- Dám liều lĩnh trước những mới lạ của cuộc đời. Dám nói dù biết rằng đã bị phán xét, dù sẽ có thể nói hớ…
- Biết tự bộc lộ, thắng được kháng cự bên trong tađể khám phá và phát huy một sức mạnh trong chính mình hầu biết tự lập, chủ động và đứng vững môt mình.
- Biết truyền thông.
2. PHƯƠNG PHÁP:
2.1 CHÚ Ý TẠI ĐÂY VÀ BÂY GIỜ, chú ý trạng thái của những người đang có mặt.
2.2 ĐỐI THOẠI TAY ĐÔI, không được nói đến kẻ thứ 3 (3è personme) như anh ấy, anh ta .. Phải là nói tới, không nói lui (có thể nói về một người đang có mặt trong nhóm ).
2.3 TẬP LẮNG NGHE: quan tâm đến một thành viên đang bộc lộ bằng một khía cạnh (thông điệp có lời, thông điệp không lời) bằng cả giác quan của mình (tay nghe mắt nhìn).
- Nhắc lại mọi người nói chuyện với nhóm chứ không phải nói với người điều phối.
- Nhắc thành viên diễn tả đúng tên, đúng sự việc
Vd: Tôi không ưa mấy" hay "Chị muốn nói là chị ghét phải không?"
2.4 CẦN HIỂU ĐƯỢC VÀ SỬ DỤNG NHỮNG SỰ THINH LẶNG.
Nó thường xảy ra:
Khi người ta khổ sở.
Sau mỗi lần nói thật …
2.5 BIẾT LÀM SÁNG TỎ NHỮNG THÔNG ĐIỆP:
Thông điệp không lời : nhún vai, quay mặt chỗ khác, nụ cười lúng túng, mắc cỡ hay mỉa mai, chế nhạo … ). Mời đương sự diễn tả: "anh cảm thấy thế nào?”
Thông điệp hàm hồ: "Không ai thương tôi, đi đâu cũng bị la", "Ai không thương anh ? Anh đi đâu bị la ?"
Thông điệp mâu thuẫn:"Tôi nghe được hai điều khác nhau (giận khi về trễ, mặc kệ khi về trễ …) vậy cái nào là ý chị ?", "Chị nói không giận nhưng giọng nói chị cho biết là khác".
2.6 NGƯỜI ĐIỀU HOÀ CẦN NHẮC NHỞ:
a. Ba quy tắc của nhóm:
b. Thời gian trong nhóm là quan trọng:
- Đừng để trên đường về, hối tiếc vì đã không nói điều gì, chưa thực hiện việc gì…
- Dù sự thinh lặng là nơi trú ẩn an toàn nhưng nó làm cho mình không sử dụng hết khả năng, không tăng trưởng, không quan hệ được với thân nhân, không sống…
* Nên quan tâm đến thành viên tích cực muốn xây dựng nhóm – không mất thì giờ với kẻ diễu cợt, bắt bẻ, chơi nổi … làm trì trệ nhịp tiến của nhóm.
3. ĐIỀU TRỊ THEO NHÓM:
Điều trị nhóm hình thành một môi trường trong đó:
- Hành vi của mỗi thành viên được cả nhóm cùng biết.
- Các thành viên giúp đỡ điều chỉnh hành vi lẫn cho nhau.
- Các thành viên biết được từ những người cùng nhóm.
- Các thành viên dần dần trở thành những thành viên tích cực có thể tự điều chỉnh hành vi và giúp đỡ lẫn nhau trong quá trình cai nghiện.
ĐIỀU TRỊ THEO NHÓM TẠO THÀNH MÔI TRƯỜNG, trong đó:
- Các thành viên biết thể hiện tình cảm của mình bằng lời nói.
- Hành vivà thái độ của mỗi thành viên được phân tích để họ:
Hiểu được họ bị ảnh hưởng bởi những người khác nhau như thế nào.
Hiểu được ảnh hưởng của họ đối với những người khác
- Nêu ra các thành viên những ví dụ thực về những hành vi bình thường và những hành vi không bình thường. Cách thành viên biết cách nhìn nhận đánh giá hành vi chính họ thông qua sự phản ảnh và hoạt động của những người khác.
- Các thành viên có được một môi trường an toàn ở đó hành vi của họ được người khác nhận xét gợi ý và họ có thể góp ý cho người khác. Môi trường ở đó những suy nghĩ và hành vi chưa đúng đắn sẽ được đề cập đến đúng mức để điều chỉnh, còn bản thân họ không phải là người xấu.
- Môi trường mà các thành viên có điều kiện thể hiện tình cảm suy nghĩ phù hợp, đúng đắn của mình.
4. TÓM TẮT PHƯƠNG THỨC ĐIỀU TRỊ THEO NHÓM:
Các nhóm hình thành cho các thành viên những yếu tố thuận lợi sau:
- Thông tin
- Hy vọng
- Hiểu biết những vấn đề chung
- Lòng vị tha
- Học tập lẫn nhau
- Kỹ thuật xã hội hoá
- Đánh giá đúng những hoạt động đã qua
- Sự phấn chấn
- Sự gắn bó các thành viên trong nhóm
- Tự tin vào cuộc sống
- Bắt chước
Học tập lẫn nhau và sự phấn chấn là hai yếu tố có tác dụng mạnh mẽ nhất
5.TÂM LÝ TRỊ LIỆU NHÓM:
Các nhóm bạn bè đối tượng và các nhóm cha mẹ phải được hướng dẫn để hiểu biết nguyên nhân và hậu quả các hành vi nghiện ma túy, các khó khăn về tâm lý và các vấn đề có liên quan giữa cá nhân với những người chung quanh việc nâng đỡ của nhóm làm giảm các thái độ thờ ơ, thiếu trách nhiệm của đối tượng.
Trị liệu nhóm nhằm giải quyết thích ứng bằng cách sử dụng các biện pháp đấu tranh trực tiếp chống các tư tưởng, các hành vi nghiện ngập, chống lại sự nài xin và sử dụng chất ma túy. Ngoài ra, còn giúp đỡ đối tượng nâng cao kỹ năng xã hội tạo quan hệ, sự giao tiếp vàgiải quyết cácvấn đề giữa con người với con người
5.1 KỸ THUẬT ĐIỀU TRỊ NHÓM:
Trưởng nhóm phải có trình độ và hiểu rõ các phương pháp để điều hành nhóm, có khả năng xử lý những tình huống đặc biện nhưbiết rõ về đối tượng của mình.
a) Sự bất ổn của học viên : Khi đối tượng lo âu, bất ổn là lúc họ có vấn đề. Người trưởng nhóm phải biết được vấn đề đó, giúp đỡ họ vượt qua. Mọi xử lý vội vàng như đuổi học viên ra khỏi nhóm làm giảm kết quả điều trị.
b)Cố gắng thúc đẩy tính tự giác đối tượng, phải biết nhận lỗi mình trước nhóm. Tính tự giác sẽ gây một không khí phấn chấn trong nhóm, rất lợi cho việc điều trị.
c) Nêu ra những người tốt để làm gương và thúc đẩy cả tập thể.
d) Sự thiếu hoà hợp với tập thể và sinh hoạt do bị áp lực tâm lý là những vấn đề nghiêm trọng sẽ đưa đến những rối loạn về thái độ và hành vi của đối tượng. Những trường hợp này cần tư vấn cá nhân để kịp thời giải quyết.
e) Phải hướng dẫn toàn nhóm biết lắng nghe ý kiến của người khác về bản thân mình.
f) Phân công từng học viên nhập vai trò lãnh đạo. Kỹ thuật này giúp đối tượng học được tính tự tin và khả năng phân tích, phán đoán hành vi.
g) Toàn nhóm phải dân chủ và bình đẳng.
5.2 SO SÁNH TƯ VẤN NHÓM VÀ TRỊ LIỆU TÂM LÝ NHÓM:
| TƯ VẤN NHÓM |
LIỆU PHÁP TÂM LÝ NHÓM |
| - Tính trực tiếp |
- Không trực tiếp |
| - Tính giáo dục |
- Gợi mở tư duy |
| - Hỗ trợ |
- Tính cấu trúc lại – Tìm kiếm sự lặp lại các hành vi |
| - Tình hình và sự phát triển |
- Tác động mạnh vềtâm lý |
| - Giải quyết các vấn đề |
- Phân tích |
| - Nêura các vấn đề về mặt nhận thức |
- Suy ngẫmvề những hành vi đã qua |
| - Nhấn mạnhvào cái gì được coi là hành vi tốt vàchưa tốt |
- Hướng vào vấn đề tồn tại về mặt tình cảm |
5.3 MỘT SỐ VẤN ĐỀ CẦN LƯU Ý TRONG ĐIỀU TRỊ NHÓM:
LO ÂU: Khi ta quá lo âu sẽ dẫn đến những thay đổi. Cần cho đối tượng cảm giác an toàn nơi họ đang ở. Sự quá lo âu còn dẫn đến họ sẽ từ bỏ nhóm.
PHẤN CHẤN: Đề cập đến việc thành viên "nhận lỗi trước nhóm“ điều này tạo ra cảm giác phấn chấn bởi sự thành thật của người có lỗi trước tất cả các thành viên trong nhóm.
PHẢN CHIẾU: Đưa ra một ví dụ cho hành vi đúng đắn để noi gương và thực hiện.
SỰ KHÔNG HOÀ HỢP VÀ BỊ ÉP BUỘC: Các thành viên trong nhóm cai nghiện bị điều chỉnh dưới áp lực những người khác trong nhóm(điều chỉnh tác động từ bên ngoài) để thay đổi thái độ và hành vi. Hành vi mới dẫn đến thái độ mới.
HỒI ÂM: Các thành viên trong nhóm được biết những hậu quả do những suy nghĩ và hành vi của họ. Phát hiện và khuyến khích những điểm mạnh của họ. Làm mẫu đóng vai trò lãnh đạo.Phát huyquyền dân chủ và bình đẳng trong nhóm.
5.4 CÁC BƯỚC TIẾN HÀNH TRONG CAI NGHIỆN NHÓM:
Định hướng, tham gia, phụ thuộc: Các thành viên được xác định cácđịnh hướng, biết cách tham gia vào chương trình và biết cách gắn bó các thành viên trong nhóm khác nhau.
Mâu thuẫn, chống đối: các thành viên biết thể hiện sự quan tâm có tính trách nhiệm, tôn trọng nhau và bắt đầusửa chữa điều chỉnh hành vi của chính mình và cho những người khác.
Sự gắn bó: Các thành viên có khả năng nhận biết vấn đề, quan tâm giúp đỡ lẫn nhau và cam kết thực hiện các mục tiêu của chương trình điều trị.
E. QUẢN LÝ CA (CASE MANAGEMENT):
Quản lý ca là tổ chức hoặc điều phối các dịch vụ nhằm giúp đỡ đối tượng giải quyết trường hợp khó khăn của họ một cách hiệu quả. Họat động này bao gồm:
- Đánh giá hoàn cảnh đối tượng.
- Hỗ trợ đối tượng giải quyết vấn đề.
- Lập hồ sơ cá nhân.
- Ghi lại những thông tin cần thiết để tiện theo dõi.
- Cung cấp tư vấn.
- Chuyển giao đối tượngđến các nhà chuyên môn và tổ chức khác để có sự trợ giúp cần thiết mà bản thân cán bộ điều trị không làm được.
- Biện hộ cho đối tượng trước tổ chức khác….
Trong quá trình này, cán bộ điều trị làm nhiệm vụ điều phối các dịch vụ tâm lý xã hội để chăm sóc, giúp đỡ đối tượng vượt qua những khó khăn về thể chất tâm thần, tâm lý xã hội, và giúp họ phục hồi, phòng chống các vấn đề khó khăn có thể xảy ra. Cán bộ điều trị hoạt động như người điều hành để đảm bảo việc chuyển giao các dịch vụ cần thiết tới đối tượng một cách kịp thời. Vai trò của người xử lý ca rất quan trọng, đặc biệt là với nhóm người dễ bị tổn thương trong đó có đối tượng nghiện ma túy. Các đối tượng này thường gặp khó khăn trong việc tìm đến các dịch vụ tâm lý xã hội bởi vì:
- Do giới hạn chức năng của thể chất hoặc tâm thần, có sự đau đớn cực độ và những khó chịu khác.
- Thiếu thông tin về các nguồn hỗ trợ hoặc không có đủ điều kiện để tìm đến nguồn hỗ trợ.
- Chưa hiểu được tầm quan trọng trong công tác quản lý ca.
- Nhu cầu người nghiện thông thường bao gồm:
+ Hiểu biết về tác hại của ma túy và phương pháp điều trị.
+ Hỗ trợ tâm lývề gia đình, bạn bè, cộng đồng.
+ Nâng cao lòng tự trọng, giá trị của bản thânvà những suy nghĩ tích cực.
+ Có tính tự giác vàtinh thần trách nhiệm đối với những hậu quả về hành động của bản thân.
+ Được tin cậy và tôn trọng.
+ Độc lập về kinh tế.
+ Hồi phục chức năng.
+ Sự hiểu biết về tâm lý và sức khỏe.
I. CÁC KỸ NĂNG TƯ VẤN TRONG VIỆC QUẢN LÝ CA:
1. BẮT ĐẦU TỪ ĐỐI TƯỢNG:
Để xây dựng các mối quan hệ tương trợ cán bộ điều trị cần:
Nhận định các nhu cầu, cảm xúc vàmong muốn đặc biệt của đối tượng.
Lắng nghe đối tượng giải thích về vấn đề của họ.
Khai thác các ý kiến cho việc giải quyết vấn đề.
Khai thác các mong muốn của đối tượng về sự hỗ trợ mà họ cần tới.
Nhận thức về các vấn đề khi mà đối tượng quan tâm.
Từ những vấn đề này, cán bộ điều trị và đối tượng phân tích và thảo luận các phương cách giải quyết.
2. HOẠT ĐỘNG THEO NHỊP ĐỘ TIẾN TRIỂN CỦA ĐỐI TƯỢNG:
Vì mỗi đối tượng có cá tính và vấn đề khác nhau, nên các hoạt động của cán bộ điều trị phải đi theo đà tiến triển của họ. Cán bộ điều trị nên theo dõi các cảm nghĩ, tư tưởng và hành động của đối tượng và giải quyết theo tiến độ của vấn đề của từng cá nhân. Cán bộ điều trị phải luôn luôn nhận định, phân tích vấn đề để hỗ trợ đối tượng thực hiện một cách phù hợp trong điều kiện của họ.
3. XÂY DỰNG MỤC ĐÍCH VÀ CÁC NHIỆM VỤ:
Cách tiếp cận dưới đây có thể giúp cán bộ điều trị và đối tượng tập trung vào các vấn đề sau:
- Cán bộ điều trị và đối tượng nên thống nhất về những vấn đề đang tồn tại cần giải quyết.
- Cán bộ điều trị và đối tượng nhất trí về các phương án hành động để giải quyết vấn đề.
- Cán bộ điều trị và đối tượng xác định các phương pháp thực hiện thiết thực và mang tính khả thi.
- Cán bộ điều trị và đối tượng đưa ra thứ tự ưu tiên cần thiết giải quyết của mỗi vấn đề.
4. CÁC PHƯƠNG ÁN GIẢI QUYẾT PHẢI PHÙ HỢP VỚI TỪNG ĐỐI TƯỢNG:
Kế họach hành động để giải quyết vấn đề cần được xây dựng trên cơ sở cách thức hỗ trợ đối với mỗi đối tượng. Một số cá nhân cần sự hỗ trợ cụ thể, những người khác lại cần sự thông cảm và thông tin cần thiết cho cách giải quyết của họ. Đa số đối tượng cần sự phối hợp của các dịch vụ tâm lý xã hội. Có rất nhiều hình thức họat động, nhưng tất cả cần sự tập trung vào việc giải quyết vấn đề một cách tế nhị và có sự tương trợ chân thành.
Một số yếu tố lưu ý ở đối tượng bao gồm:
- Tính cách đối tượng.
- Sự hỗ trợ và các nguồn hỗ trợ.
- Động cơ thúc đẩy hành động.
- Đặc điểm và mức độ nghiêm túc của vấn đề.
- Tiến trình quản lý ca:
- Tiếp cận ca và xác định vấn đề.
- Thu thập tư liệu, thông tin.
- Chẩn đoán, phân tích thông tin.
- Trị liệu, lập kế hoạch giúp đỡ.
- Tổ chức thực hiện.
- Lượng giá bước.
Kết thúc, đánh giá tổng quát kết quả, chuyển giao đối tượng. Để đảm bảo cho hiệu quả hoạt động, cán bộ điều trị làm công tác xử lý ca cần phải có các kiến thức và các kỹ năng để hiểu biết rộng rãi về các nguồn hỗ trợ và phải có kiến thức chuyên ngành.
5. PHƯƠNG THỨC VỚI HOẠT ĐỘNG CỤ THỂ: (TASK CENTERED MODEL):
Đây là một phương thức thực hành rộng rãi và gồm có những đặc điểm như : có giới hạn và thời hạn, có mục tiêu cụ thể, có định hướng rõ ràng, và được thực hiện theo hệ thống. Cán bộ điều trị làm việc trực tiếp với đối tượng để thiết kế và thực hiện các kế hoạch hành động của đối tượng nhằm đạt được mục đích của đối tượng. Khi cần thiết, nhân viên và đối tượng có một sự cam kết để thúc đẩy đối tượng chủ động trong việc giải quyết vấn đề của mình. Trong quá trình giúp đỡ đối tượng cần phải có sự nhận định tình huống rất rõ ràng và chính xác, và mục đích của đối tượng thường được phân tích chia thành nhiều mục tiêu cụ thể sao cho các hoạt động giải quyết vấn đề dễ thực hiện và có hiệu quả. Các hoạt động cũng được phân loại thành các hành động cụ thể, theo thứ tự hợp lý giúp đối tượng dễ hiểu vàhoàn thành. Nhân viên hỗ trợ đối tượng lên kế hoạch chương trình, hướng dẫn đối tượng, và nâng đỡ khuyến khích trong những lúc nản chí. Quá trình giúp đối tượng có thể được phân chia như sau:
5.1 KHUYẾN KHÍCH ĐỐI TƯỢNG RA QUYẾT ĐỊNH làm một việc cụ thể để giải quyết vấn đề khó khăn của mình: hiểu rõ việc cụ thể, lý do và kết quả của việc đó trong việc giải quyết vấn đề.
5.2 ĐẶT KẾ HOẠCH CỤ THỂ để thực hiện một việc cụ thể.
5.3 PHÂN TÍCH VÀ DỰ TÍNH những trở ngại có thể xảy ratrong quá trình thực hiện: chú trọng những ưu điểm và hạn chế của đối tượng và dự tính những trở ngại.
5.4 TỔNG KẾT VÀ TÓM TẮT KẾ HOẠCH, VÀ KHUYẾN KHÍCH ĐỘNG VIÊN. Một đặc điểm rất quan trọng trong phương thức này là cần phải có sự liên tục và phải định hướng các hoạt động giúp đỡ đối tượng. Nhân viên điều trị luôn luôn xem xét các họat động, xác định và khuyến khích đối tượng với những việc đã làm và chuẩn bị cho những việc đối tượng sẽ phải làm. Phương thức này chú trọng vào những diễn biến trong hiện tại, vàkhông đề cập đến những yếu tố tâm lý vô thức trong quá khứ.
II.TÂM LÝ TRỊ LIỆU TRONG VIỆC QUẢN LÝ CA:
Có thái độ không phán xét đối với hành vi và những vấn đề của đối tượng
Đối tượng là người biết rõ vết thương nằm ở chỗ nào, chiều hướng ra sao, vấn đề chính yếu là gì và kinh nghiệm nào đã được chôn lấp sâu xa…… mà đối tượng cần nhận biết chiều hướng phải đi trong tiến trình trị liệu.
Rogers đưa ra phương pháp trị liệu tâm lý mà nhân vật trung tâm không phải là bác sỹ mà là thân chủ. Người bệnh phải được hướng dẫn đểphát huy vai trò chủ động của họ. Bác sỹ không giảng giải, không nhận xét … không “làm thay” mà chỉ cần tạo một bầu không khí an toàn cho phép thân chủ mạnh dạn bày tỏ, biểu lộ ra, mạnh dạn nhìn nhận tất cả cảm quan, tư duy hay kinh nghiệm của bản thân mình, mạnh dạn nhớ lại những hoài niệm kinh sợ mà họ đã cố ý lảng tránh …
Xây dựng mối tương giao lành mạnh – tôn trọng nhựng thông tin cá nhân được cung cấp bởi đối tượng: Bầu không khí an toàn nói trên phải nhờ vào người hướng dẫn xây dựng nên, còn gọi là tương giao trợ lực.
Những rối loạn tâm lý được gây ra bởi những mối tương giao mang tính xung đột. Như vậy cần phải xây dựng một mối tương giao lành mạnh, phải tạo ra một bầu không khí an toàn khi tiếp xúc hầu giúp đối tượng dựa vào đó mà lấy lại sự bình quân dần dần và sẽ tự họ phát triển trưởng thành, nhận thức tốt.
Thái độ của nhà trị liệu là nên hiểu người bệnh trong ý nghĩa đặc biệt màmột số hành vi hiện ra nơi bệnh nhân (lắng nghe từng lời nói, cử chỉ) thay vì coi họ như một “ca bệnh” hay chỉ là “đối tượng chẩn bệnh”.
Trong bầu không khí an toàn, đối tượng không còn sợ phê bình, bị đánh giá (hay tệ hơn là bị xuyên tạc) thì đối tượng sẽ cởi mỡ hơn, dám sống hết mình hơn, dám tự bộc lộ hơn … họ sẽ nhìn thấy mình rõ hơn để tiến tới việc tự khẳng định “tôi là ai, tôi nghĩ gì, tôi thích gì …?”. Như vậy họ sẽ tự phát triển để trưởng thành, để thành nhân. Cảm giác an toàn đồng nghĩa với ý thức sự tự do trong nội tâm của một người. Đó là yếu tố làm con người được trưởng thành, nhận thức tốt hơn.
Muốn xây dựng một mối tương giao lành mạnh, an toàn hầu thân củ có thể sử dụng được thì nhà trị liệu phải đạt được 3 điều kiện như sau:
1. TRUNG THỰC (CONGRUENCE):
Trung thực là người hướng dẫn phải biểu hiện ra bên ngoài như bên trong; không làm bộ, không đeo mặt nạ, không đóng kịch. “Trung thực nghĩa là khi kinh nghiệm của tôi trong phút này xuất hiện trong ý thức của tôi và điều gì hiện diện trong ý thức của tôi cũng hiện diện trong diễn tả ra ngoài; khi đó cả ba bình diện (kinh nghiệm, ý thức, diễn tả) đều ăn khớp nhau”.
Rogers mô tả điều kiện này trong quyển “Tiến trình thành nhân” (Chương I): “trong khi tiếp xúc với người khác, tôi đã nhận thấy rằng nếu tôi hành động có vẻ như không trung thực là tôi, thì kết cục chẳng giúp ích gì cho ai cả, nghĩa là nếu thực sự tôi bực mình và gay gắt, mà làm ra vẻ bình thản vui vẻ thì chẳng ích gì … Nói một cách khác, trong tương giao của tôi và đối tượng, nếu tôi cố mang mặt nạ để che dấu tâm trạng thực sự của tôi ở bên trong thì mối tương giao của tôi chẳng đem lại kết quả hữu ích nào”. “Chỉ khi nào tôi cung cấp thực tại chân thực trong tôi thì người khác mới có thể tìm được thực trạng trong họ”. Muốn trung thực như vậy, cán bộ điều trị phải có một nhân cách đã được khẳng định vững vàng.
2. TÔN TRỌNG QUYỀN VÀ TRÁCH NHIỆM TỰ QUYẾT ĐỊNH CỦA ĐỐI TƯỢNG:
Tôn trọng vô điều kiện là không khen cũng không chê. Tôn trọng vô điều kiện là nhiệt tình tôn trọng đối tượng như một con người có giá trị tự tại, không kể địa vị, hành vi hoặc cảm quan tích cực hay tiêu cực của người ấy. Nó có ý nghĩa là tôn trọng đối tượng như một con người riêng biệt, muốn cho người ấy có những cảm quan riêng theo cung cách riêng của mình.
Thái độ tương tự thái độ của người mẹ đối với đứa con "nhũ nhi" của mình. Theo Rogers "khi nhà trị liệu kinh nghiệm được môt tình cảm nồng nhiệt, tích cực và chấp nhận đối với thân chủ thì thái độ này sẽ tạo ra sự thay đổi. Điều này hàm ý là nhà trị liệu chân thành mong muốn thân chủ sống với bất cứ cảm quan nào đang diễn ra trong lòng y lúc đó: sợ hãi, bối rối, kiêu hãnh, giận dữ, thù ghét, thương yêu, can đảm hay kinh hoàng".
Sự chấp nhận mọi phương tiện của thân chủ tạo nên một mối tương giao ấm cúng , an toàn mà người ấy có thể sử dụng được.
Sự chấp nhận để tạo bầu không khí thuận lợi cho người kia thay đổi: tự chấp nhận mình, được sống hài hoà, tràn đầy. Chấp nhận không có nghĩa là tán thành. Khi bệnh nhân được tôn trọng – không phòng vệ – bộc lộ mình – mất khe hở nội tâm.
3. SỰ THẤU CẢM (EMPATHY):
Chấp nhận là để đi đến sự cảm thông. Khi ta yêu mến và tôn trọng đối tượng thì ta sẽ lắng nghe chăm chú, nhạy cảm và chính xác, từ đó sẽ cảm được từ bên trong những cảm quan mà đối tượng đang sống, hiểu vấn đề từ quan điểm nhìn mọi việc bằng nhãn quan của đối tượng. Thấu cảm là một sự thông cảm trọn vẹn.
“Chỉ khi tôi cảm thông được các cảm quan và tư tưởng, dù chúng hết sức kinh khủng đối với bạn, hết sức yếu đuối, hết sức tình cảm, hoặc hết sức kỳ quái – chỉ khi tôi thấy chúng y như bạn thấy chúng, chấp nhận chúng, chấp nhận bạn thì bạn mới thật sự cảm thấy được tự do thám hiểm mọi gốc kẹt dấu kín và những nứt rạn đáng sợ trong nội tâm của bạn, cũng như những kinh nghiệm thường bị chôn vùi của bạn”. (Tiến trình thành nhân – Chương II – P. 54 Rogers).
III. CÁC TRƯỜNG HỢP THÔNG THƯỜNG CẦN TRỊ LIỆU:
1. XỬ LÝ CĂNG THẲNG THẦN KINH:
1.1 CĂNG THẲNG:
Căng thẳng là một trạng thái tình cảm được biểu hiện bởi sự quá tải về tâm lý, lo âu sợ hãi được gây ra bởi các áp lực từ bên trong hoặc môi trường bên ngoài xã hội. Căng thẳng mang tính chủ quan. Trong cùng một tình huống có thể dễ gây căng thẳng với người này nhưng không sao với người khác. Căng thẳng cũng là một phần trong cuộc sống hàng ngày. Phần lớn chúng ta có thể xử lý sự căng thẳng mà không ảnh hưởng tới các mối quan hệ công việc của mình.
1.2 PHÂN LOẠI CĂNG THẲNG:
- Căng thẳng hàng ngày là sự căng thẳng thường ngày có thể xảy ra.
- Căng thẳng tích tụ: Đó là kết quả tích tụ, kéo dài của sự căng thẳng các sự kiện căng thẳng đa dạng từ gia đình, cá nhân , môi trường.
- Sự suy nhược (sự kiệt sức): là trạng thái khi một cá nhân trở nên kiệt sức bởi quá nhiều căng thẳng và cá nhân không thể thực hiện nhiệm vụ của mình một cách có hiệu quả hơn.
- Căng thẳng bất ngờ: Xảy ra do một sự kiện bất ngờ như bạo lực, tai nạn mà con người không thể điều khiển được.
1.3. NGUYÊN NHÂN CỦA CĂNG THẲNG:
- Những áp lực về thời gian: Công việc quá nhiều, trách nhiệm lớn, hoàn thành việc đúng hạn, môi trường ồn ào.
- Những thay đổi trong cuộc sống: Công việc mới, nơi sinh hoạt mới, sự ra đi của người thân, cưới vợ, cưới chồng.
- Những cản trở trong cuộc sống: mất tự do , bị chèn ép, xung đột khác, thất bại trong công việc.
- Sự đe doạ đến tính mạng: Lo bị ngược đãi, lo sợ chiến tranh.
1.4. PHƯƠNG PHÁP ĐỐI VỚI CÁC CĂNG THẲNG:
- Các bài tập thể chất như là tập thể dục.
- Chia sẻ sự căng thẳng( nói, điện thoại cho bạn )
- Biết được cái ngưỡng của mình
- Tự chăm sóc( ăn các đồ ăn có nhiều chất dinh dưỡng, nghỉ ngơi, thư giãn )
-Có được thời gian thư giản , giải trí.
- Không nên ở riêng một mình.
- Sắp xếp thời gian
- Cố gắng hợp tác thay vì đối đầu
- Khóc là một điều bình thường
- Tránh sử dụng thuốc không có sự hướng dẫn của bác sĩ, không lạm dụng thức ăn, rượu và ma túy.
2. CAN THIỆP KHỦNG HOẢNG:
2.1. KHÁI NIỆM KHỦNG HOẢNG: là một trạng thái của sự mất thăng bằng khi cá nhân không thể đối phó với một tình huống bất bình thường. Những phương pháp thông thường để đối phó với các tình huống dễ gây căng thẳng không có hiệu quả nữa.
2.2. ĐẶC ĐIỂM KHỦNG HOẢNG:
- Có ảnh hưởng tiêu cực đến tâm sinh lý cũng như thể chất của con người và các chức năng xã hội.
- Khiến cho cá nhân rơi vào tình trạng bị rối loạn và không tự lo liệu được.
- Trong khoảng từ 4 - 8 tuần.
2.3. PHÂN LOẠI KHỦNG HOẢNG:
Khủng hoảng theo quá trình phát triển: xuất hiện khi một người chuyển từ giai đoạn phát triển này sang một giai đoạn phát triển khác.
Khủng hoảng tình huống:
- Xuất hiện khi một việc đau buồn nào đó xảy ra, ví dụ như người thân yêu chết.
- Các dạng khủng hoảng tình huống:
+ Khủng hoảng đoán trước được: Khi mà một người biết được các tình huống dễ gây căng thẳng thậm chí có thể xảy ra trong tương lai như là người chuyển ra nước ngoài.
+ Khủng hoảng không biết trước: Khi có một điều gì đó xảy ra bất ngờ như là cháy nhà, tai nạn.
2.4. HỖ TRỢ XỬ LÝ KHỦNG HOẢNG (CRISIS INTERVENTION):
Phương thức này có dạng tương tự như phương thức trên, nhưng thường sử dụng trong trường hợp đối tượng đang trong tình trạng khủng hoảng. Quá trình này có những mục đích như : giúp đối tượng trấn tĩnh và lấy lại bình tĩnh, dự tính trước những tình huống khó khăn, và tăng thêm chức năng đối phó với những tình huống trong tương lai. Các hoạt động giúp đỡ cũng có giới hạn thời gian và có mục tiêu cụ thể. Nhân viên điều trị chú trọng vào vấn đề cụ thể tức thời của đối tượng trong tình trạng khủng hoảng, và các phương án đối phó trước đó. Các hoạt động giúp đỡ thường tăng chức năng ứng phó chứ không chú trọng vào các nhược điểm của đối tượng. Trong quá trình này, nhân viên điều trị làm việc trực tiếp với đối tượng, và sử dụng nhiều kỹ thuật và chiến lược khác nhau để cải thiện hoàn cảnh của đối tượng.
Trong giai đoạn đầu của quá trình giúp đỡ, nhân viên điều trị giúp đối tượng giảm bớt sự căng thẳng và cảm thấy rối trí. Việc nhận định tình huống rất quan trọng, để hiểu rõ nguyên nhân của tình trạng khủng hoảng, để nhận định những nguồn năng lực ứng phó của đối tượng, và để giúp đối tượng thiết kế các hành động đối phó. Nhân viên điều trị và đối tượng trong việc thực hiện kế hoạch. Một việc rất quan trọng trước khi kết thúc là giúp đối tượng dự tính những trở ngại hoặc khó khăn có thể xảy ra trong tương lai.
Sau đây là một số hoạt động của nhân viên điều trị đểgiúp đối tượng trong tình trạng khủng hoảng:
- Nhận định và phân tích tình huống và nguyên nhân của sự khủng hoảng và sự căng thẳng.
- Nhận định những phương án ứng phó của đối tượng với những tình huống tương tự trong quá khứ để có thể giúp đối phó với tình huống hiện tại.
- Dự tính những nhu cầu, vấn đề cần thiết.
- Xác định và sử dụng những nguồn hỗ trợvà các tiềm năng của đối tượng.
- Thiết kế và thực hiện những việc cần phải làm trong thời gian nhất định.
2.5 TRỊ LIỆU NHẬN THỨC (COGNITIVE THERAPY):
Phương thức này còn có nhiều tên khác nhau như giải quyết vấn đề (Problem – solving), phân tích sự thực hiện (transactional – analysis). v.v. Đây là một phương thức thực hành dựa trên giả thuyết rằng tư duy và sự nhận thức của cá nhân rất quan trọng trong việc giải quyết vấn đề. Giả thuyết cho rằng các hành vi sai lầm là do sự nhận thức không đúng của cá nhân về chính họ, về những người chung quanh, và về các tình huống. Một số phương thức trị liệu tư duy đã được kết hợp với các phương thức thay đổi hành vi để trị các vấn đề tâm lý như bệnh trầm cảm, lo hãi, và trong những trường hợp đối tượng cần kiềm chế sự tức giận. Phương thức này cũng có thể dùng để giúp những người thiếu tự tin, hoặc thiếu tự chủ.
Phương thức này sử dụng kỹ thuật “tái cấu trúc nhận thức” (cognitive restructring) trong hoạt động giúp đối tượng. Kỹ thuật này gồm có các yếu tố:
- Giúp đối tượng nhận thức được các suy nghĩ sai lầm đã có ảnh hưởng đến các hoạt động chức năng của bản thân.
- Xoá bỏ những suy nghĩ sai lầmvà thay vào đó là những tư duy xác thực và các hành động có tính chất tích cực để tăng cường các hoạt động chức năng của đối tượng.
Dựa trên giả thuyết rằng tư duy là một yếu tố cơ bản đối với các hành động của con người, việc phân tích giữa “lý trí” và“cảm xúc” rất quan trọng. Sự phân tích này có mục đích là để giúp đối tượng giảm bớt sự bối rối, rối trí, và để họ có thể nhận định tình huống và vấn đề một cách rõ ràng từ đó dễ đối phó và giải quyết vấn đề. Một giả thuyết thứ hai là sự ảnh hưởng của các tư duy sai lầm đối với các hành động trong hiện tại của thân chủ. Vì thế, hoạt động giúp đỡ không nhắm vào các ý tưởng trong quá khứ, nhưng chú trọng vào các ý tưởng hiện tại và trong tương lai. Giả thuyết thứ ba là mỗi cá nhân đều có trách nhiệm hoàn thiện bằng cách thay đổi tư duy và hành động của chính mình. Nhân viên điều trị có thể giúp đối tượng thực hiện những hoạt động trên.
Trong quá trình này, các hành vi của đối tượng được phân tích rõ ràng thông qua việc nhận định tình huống, xác định các yếu tố ảnh hưởng đã tạo ra các hành vi tiêu cực của bản thân. Việc nhận định tình huống và đặt mục tiêu cụ thể và thiết thực là các hành động chủ yếu trong quá trình này. Sự kiên trì, tính liên tục, và sự khuyến khích đúng mực là yếu tố quan trọng.
Cần phải đặt ra một mức tiêu chuẩn nhất định ngay lúc bắt đầu để giúp đối tượng đo lường được sự tiến triển của mình. Cần có sự thống nhất ý kiến giữa nhân viên điều trị và đối tượng trong việc động viên và theo dõi tiến trình của đối tượng, để nhận định:
- Các mục tiêu của quá trình giúp đỡ
- Vai trò của nhân viên điều trị và của đối tượng
- Các hoạt động của nhân viên và của đối tượng
- Hạn định thời gian và lịch trình
- Cách thức theo dõi tiến triển của đối tượng
- Các điều kiện để quyết định sự cam kết giữa nhân viên và đối tượng
- Và các chi tiết hành chính khác
Một trong những hạn chế của phương thức thực hành này là phần lớn chú trọng đến hành động, và không đề cập đến các yếu tố cảm xúc và là lý trí của đối tượng. Vì vậy, phương thức này thường được sử dụng cùng lúc với một hoặc hai phương thức khác, để giúpđối tượng một cách toàn diện hơn.
KẾT LUẬN
Bằng phương pháp tư vấn và tâm lý trị liệu cá nhân – nhóm – gia đình và biện pháp quản lý ca – đối tượng cai nghiện ma túy đạt được:
- Một sự chân thật và trong suốt, trong đó đối tượng sống với các cảm quan thật của chính bản thân họ.
- Một sự tôn trọng và chấp nhận của đối tượng về chính bản thân mình.
- Một khả năng nhạy cảm để nhìn thế giới của chính mình.
- Kinh nghiệm và hiểu được những khía cạnh của chính mình mà họ trước đây bị đè nén.
- Thấy mình trở nên hợp nhất hơn, có thể hành động hữu hiệu hơn.
- Trở nên giống mẫu người mà mình ao ước muốn trở thành.
- Tự chủ hơn và tự tin hơn.
- Trở nên người trưởng thành hơn, độc đáo hơn, tự bộc lộ hơn.
- Có quan hệ khác với người chung quanh.
- Hiểu người khác và chấp nhận người khác hơn.
Bằng những phương pháp trên, đối tượng cai nghiện ma túy nhận thức rõ bản thân, sự việc - biết cách xử lý các tình huống không thuận lợi. Và tạo được cho mình tính tự chủ và niềm tin trong quá trình chiến đấu nhằm thoát khỏi sự lệ thuộc của ma túy.
Tuy nhiên Tư vấn – Tâm lý trị liệu cũng chỉgiữ một phần vai trò trong vấn đề cai nghiện – Để thoát khỏi ma túy đòi hỏi phải có một sự điều trị tổng hợp trong quá trình phục hồi của người nghiện.
ĐỂ THỰC HIỆN CÁC MỤC TIÊU TRÊN, TRUNG TÂM ĐIỀU DƯỠNG VÀ CAI NGHIỆN MA TÚY THANH ĐA ĐÃ XÂY DỰNG MỘT LỰC LƯỢNG CHUYÊN MÔN MẠNH:
|
KHỐI Y TẾ
- Tổng số: 33 CBNV
- Trên Đại học: 1 Tiến sỹ Y khoa
- Đại học: 6 Bác sĩ, 1 Dược sĩ
- Y sỹ - Điều dưỡng: 20 NV
* Y - Bác sỹ khối Y tế đã được huấn luyện điều trị và tư vấn về ma túy + các bệnh Lao - HIV/AIDS các bệnh truyền nhiễm và các phương pháp chống tái nghiện (đã được các cơ quan chức năng cấp giấy chứng nhận.)
* CBNV thuộc nhiều chuyên ngành: Cai nghiện phục hồi - Tâm thần - Da liễu - Gan mật - Điều dưỡng - Tim mạch - Sản phụ khoa....
|
|
KHỐI TƯ VẤN - TÂM LÝ TRỊ LIỆU – GIÁO DỤC TRỊ LIỆU – HUẤN NGHIỆP, LAO ĐỘNG TRỊ LIỆU
- Tổng số: 30 CBNV
+Trên Đại học: 05 (02 Tiến sĩ Xã hội học, 03 Thạc sỹ Tâm lý Giáo dục).
+ Đại học: 20 (03 Cử nhân Tâm lý Trị liệu + 08 Cử nhân Tâm lý Giáo dục + 03 Cử nhân Xã hội học + 06 Đại học khác).
- Đội ngũ CBNV có trình độ - đa dạng - năng động và nhạy bén.
- Đội ngũ CBNV gồm từ nhiều nguồn như Đai học Y - Dược, ĐH Sư phạm, ĐH Khoa học Xã hội & Nhân văn, ĐH Thể dục - Thể thao, ĐH Luật, Cán bộ phong trào, Cựu sỹ quan Công an - Bộ đội nhiều binh chủng khác nhau… đã đươc tập huấn, bồi dưỡng nhiều chương trình, nhiều lớp chuyên đề về cai nghiện - phục hồi - tâm lý - xã hội.
- Ngoài ra còn 10 giáo viên kỹ thuật của Trường Cao Đẳng Nghề Nguyễn Trường Tộ Tp. Hồ Chí Minh đến dạy nghề cho học viên.
|
Tài liệu do Trung tâm Điều dưỡng và Cai nghiện Ma túy Thanh Đa biên soạn.